Contenidos
- Cancer sintomas .com
- Cáncer de piel
- Cáncer de tiroides
- Cáncer de colon
- Cáncer de mama
- Cáncer de garganta (laringe)
- Cáncer de estómago
- Cáncer de vagina (vaginal)
- Cáncer oral (de boca)
- Cáncer de próstata
- Cáncer de huesos (óseo)
- Cáncer de vulva (vulvar)
- Cáncer de pulmón
- Cáncer de útero
- Cáncer de vejiga
- Cáncer de hígado
- Cáncer de ano (anal)
- Cáncer de pene
- Leucemia (cáncer en la sangre)
- Tumor cerebral (cáncer de cerebro)
- Cáncer de páncreas
- Cáncer rectal
- Mieloma múltiple
- Cáncer de riñón
- Cáncer de vesícula biliar
- Cáncer de glándulas salivales
- Cáncer de cuello uterino (cervical)
- Cáncer de ovario
- Cáncer de ojo (ocular)
- Cáncer de esófago (esofágico)
- Cáncer de corazón
- Cáncer de testículo
- Linfoma (de Hodgkin y no)
- Retinoblastoma
- Tumor de Wilms
- Neuroblastoma
- Mesotelioma
- Rabdomiosarcoma
- Imágenes contra el cáncer
- Asociación Americana del Cáncer (Sociedad ACS)
Versão em português
También de interés
Publicidad
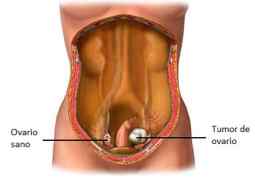
Síntomas de cáncer de ovario
Señales iniciales de tumor ovárico, información sobre los primeros signos de neoplasia ovárica y carcinoma.
Los síntomas de cáncer de ovario, si es que se presentan, son muy vagos. Estos pueden incluir fatiga, sensación de llenarse rápidamente al comer (saciedad precoz), hinchazón abdominal, no encajar repentinamente con la ropa, inflamación de las piernas, cambios en los hábitos intestinales (estreñimiento o diarrea), cambios en los hábitos urinarios (ir más o menos a orinar), dolor abdominal y dificultad para respirar. Como se mencionó anteriormente, estos síntomas pueden ser muy sutiles y vagos, así como muy frecuentes. Esto hace más difícil el diagnóstico de la enfermedad.
Lamentablemente, no hay buenas pruebas de detección precoz para el cáncer de ovario, a pesar de que hay una amplia investigación en curso. Las pruebas de imagen (ultrasonido, rayos X y tomografía computarizada), y los análisis de sangre no deben utilizarse como únicas herramientas para confirmar el cáncer de ovario, ya que por sí solos son inexactos y conducen a muchas mujeres a una cirugía que no necesitan. Se llega al diagnóstico basándose en los síntomas y en un examen físico, y después se realizan las pruebas de imágenes.
 |
Los tumores borderline pueden presentarse con síntomas similares. A menudo son vistos como masas muy grandes en el ovario, que suelen causar hinchazón, distensión abdominal, estreñimiento y cambios en los hábitos urinarios.
En los tipos de tumor de ovario más infrecuentes (tumores de estroma y de células germinales), los síntomas son similares. A veces, los tumores de células de la granulosa pueden presentarse con dolor intenso y sangrado, debido a que el tumor se rompe en el vientre. Este tipo de evento puede confundirse con un embarazo ectópico, ya que las mujeres afectadas tienden a encontrarse en edad reproductiva.
Tipos de cáncer de ovario
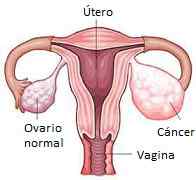 |
Existen formas menos comunes de cáncer de ovario que vienen desde dentro del propio ovario, incluyendo los tumores de células germinales y los tumores estromales de los cordones sexuales.
Cáncer de ovario epitelial
 |
 |
Cáncer de ovario de células germinales
Los tumores de células germinales surgen de las células reproductivas del ovario. Representan menos del 2% de todos los tumores ováricos. Incluyen el disgerminoma, tumor del saco vitelino, carcinoma embrionario, poliembrioma, coriocarcinoma no gestacional, teratoma inmaduro, y tumores de las células germinales mixtas. Son relativamente poco comunes y suelen estar presentes en mujeres más jóvenes que las que padecen de cáncer ovárico epitelial.
Cánceres de ovario estromales
 |
Pronóstico y esperanza de vida del cáncer de ovario
Al igual que muchos otros tipos de cáncer, cuando el cáncer de ovario se detecta en una etapa temprana (por ejemplo, localizado en el tubo ovárico o de Falopio) la supervivencia a 5 años es muy buena. Aproximadamente el 92% de las mujeres con cáncer de ovario en etapa 1 seguirán estando vivas a los 5 años. Sin embargo, la supervivencia a 5 años para todas las mujeres diagnosticadas con cáncer de ovario es de sólo el 45%. Esto se debe a que a menudo se encuentra en una etapa avanzada en la que la enfermedad ya se ha diseminado dentro del abdomen.
La esperanza de vida también depende del tipo de cuidado que el paciente recibe. Desafortunadamente, casi la mitad de todas las mujeres con la enfermedad nunca acuden a un oncólogo ginecológico, que son los médicos con entrenamiento especial en cánceres de ovario, útero, cuello uterino, de vulva y de vagina. Si una mujer no acude a un médico con esta formación especializada, los estudios muestran que la supervivencia es significativamente peor, a menudo de varios años. Por esta razón, todas las mujeres con esta enfermedad deberían ser remitidas a un ginecólogo oncólogo antes de que comience cualquier tipo de tratamiento o cirugía.
Factores de riesgo del cáncer de ovario
Los factores de riesgo están relacionados con dos grandes categorías: los ciclos menstruales (ovulación) y los antecedentes familiares. Cuanto más ovula una mujer durante su vida, mayor es el riesgo de cáncer de ovario. Así, tener el período (menstruación) a una edad muy temprana, el fin de su período (menopausia) a una edad tardía, y no quedar embarazada (nuliparidad) son factores de riesgo.
Alguna vez se pensó que la infertilidad en pacientes que se sometieron a los preparativos para la fecundación in vitro (estimulación ovárica para la fecundación in vitro) se encontraban en mayor riesgo, pero esto ya se ha demostrado que no es así.
Aproximadamente el 10% de los cánceres de ovario están relacionados genéticamente. Debido a esto, las directrices actuales sugieren que todas las mujeres con cáncer de ovario deben someterse a análisis de las mutaciones en los genes BRCA1 y BRCA2.
El síndrome de Lynch (típico del cáncer de colon y de útero), el síndrome de Li-Fraumeni y el síndrome de Cowden también están asociados con el cáncer de ovario, pero son menos comunes.
Estas mutaciones genéticas pueden afectar tanto a hombres como a mujeres. Si un paciente da positivo para una de ellas, sus hermanos y sus hijos deberían ser analizados también. Las pruebas consisten en un simple análisis de sangre que se puede realizar en muchos laboratorios. Los resultados de esta prueba pueden afectar en gran medida a detectar los riesgos de cáncer, y se anima a los familiares de ambos sexos a que los realicen.
Las variedades menos comunes de cáncer de ovario (borderline, de células germinales y tumores del estroma) tienen pocos factores de riesgo definidos. Los tumores de células germinales se ven a menudo en los grupos de edad más jóvenes, y son tratados de manera muy diferente, de forma quirúrgica y con quimioterapia.
Diagnóstico del cáncer de ovario
Los síntomas del carcinoma ovárico son tan vagos que pueden dar lugar a un diagnóstico clínico basado en la sospecha generada por los exámenes, pruebas de laboratorio y de imágenes. Sin embargo, un diagnóstico preciso requiere que una pequeña parte del tumor sea eliminado para su estudio, ya sea por biopsia (con menos frecuencia), o preferiblemente, mediante cirugía para verificar el diagnóstico.
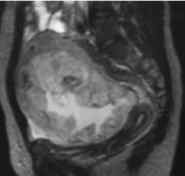 |
Los análisis de sangre en busca de marcadores tumorales pueden ser útiles también. El marcador tumoral CA-125 suele ser elevado en el cáncer de ovario, aunque no siempre. Si una mujer posmenopáusica tiene una tumor y una elevación de CA-125, el riesgo de tener un cáncer de ovario es muy alto. Sin embargo, en las mujeres más jóvenes, el marcador CA-125 es extraordinariamente impreciso. Este marcador se eleva por un gran número de procesos de enfermedad incluyendo diverticulitis, embarazo, síndrome del intestino irritable, apendicitis, enfermedad del hígado, enfermedad del estómago y más. Nadie debe hacerse esta prueba a menos que tenga un tumor o su médico la recomiende.
Otro análisis de sangre reciente para el cáncer de ovario es el del marcador HE4, ya que en presencia de un tumor y junto con el marcador CA-125 puede ser un indicativo para someter a vigilancia a la paciente.
La prueba OVA1 es un examen que realiza una empresa privada. Esta prueba utiliza una serie de análisis de sangre y, a continuación, conecta los resultados para dar al médico una indicación sobre la probabilidad de que el tumor de ovario sea canceroso.
Etapas del cáncer de ovario
El cáncer ovárico puede clasificarse en varias etapas según el grado de extensión por el cuerpo:
- Etapa 1: Se limita a uno o ambos ovarios.
- Etapa 2: Limitado a la pelvis.
- Etapa 3: El tumor está fuera de la pelvis, pero limitado en el abdomen, o afectación de los ganglios linfáticos pero sin incluir el interior del hígado.
- Etapa 4: El tumor se extendió al hígado o al exterior del abdomen.
Para detectar lo avanzado que está el cáncer se puede practicar una histerectomía, extirpación de los ovarios y las trompas, biopsias o disección de los ganglios linfáticos aórticos y pélvicos, y biopsias del epiplón (una estructura grasa de gran tamaño que ofrece apoyo a los órganos abdominales), y del peritoneo (revestimiento de tejido del abdomen).
Si el carcinoma de ovario está en la etapa 4 (metástasis fuera del abdomen o dentro del hígado), se comienza con una quimioterapia neoadyuvante (antes de la cirugía).
Tratamiento del cáncer de ovario
El tratamiento del cáncer ovárico epitelial consiste en cirugía y quimioterapia. El orden en que se realizan estas terapias lo decidirá un oncólogo ginecológico. La cirugía del cáncer de ovario consiste en eliminar todo el tumor visible en el abdomen (citorreducción quirúrgica). Esta cirugía por lo general resulta en la eliminación de ambas trompas y de los ovarios, el útero (histerectomía), el epiplón (omentectomía), y biopsias de los ganglios linfáticos y otros órganos afectados por la metástasis. En caso de extensión también puede eliminarse una porción de intestino delgado, intestino grueso, hígado, bazo, vesícula biliar, estómago, diafragma y peritoneo. Por lo tanto, puede llegar a ser una cirugía muy extensa.
Los pacientes que viven más tiempo son aquellos a los que se les extirpa todos los nódulos cancerígenos visibles en la primera intervención. Para que la citorreducción sea óptima hay que eliminar, como mínimo, todas las masas tumorales mayores de 1 cm. Si no se puede hacer, se abortará la operación y el paciente será sometido a quimioterapia hasta que pueda volver a ser operado.
Muchos oncólogos ginecológicos opinan que la reducción óptima debe significar que no hay masa visible tras la cirugía. Históricamente, el objetivo era no dejar nodúlos cancerígenos mayores de 2 cm.
Recientemente se ha producido una nueva investigación que indica que si todo el tumor visible no se puede quitar en el momento de la cirugía, la administración de quimioterapia durante tres ciclos antes de la cirugía puede ser tan beneficiosa como la cirugía. Cuando se hace esto, la cantidad de cirugía necesaria es significativamente menor.
 |
 |
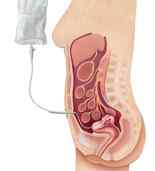 |
La quimioterapia de mantenimiento es una quimioterapia a largo plazo, a menudo durante un año, con un solo fármaco. El objetivo es que, si el paciente no se cura, al menos el tratamiento pueda prevenir la reaparición del cáncer. Los medicamentos que han sido estudiados con este enfoque son el paclitaxel y el bevacizumab.
Si el cáncer vuelve a aparecer a veces se practica una nueva cirugía. Si el paciente no es apto para ella, entonces se utiliza la quimioterapia. El tipo de medicamentos que se utilizan son determinados por el tiempo que ha pasado desde la última vez que la paciente ha tomado un medicamento que contiene platino. Si han pasado menos de 6 meses, entonces el paciente se denomina "resistente al platino". Si han pasado más de 6 meses desde el último día de la quimioterapia basada en platino, entonces se volverá a utilizar un medicamento que contiene platino.
Si el paciente es todavía sensible al platino, recibirá un fármaco de platino junto con otro fármaco, que puede ser de nuevo el paclitaxel, u otra sustancia de tipo taxano tal como el docetaxel. Además se puede utilizar otra clase de medicamentos tales como la gemcitabina o la doxorrubicina liposomal pegilada. Esta combinación se elige sobre la base de cómo toleró el paciente toleró la quimioterapia previa, así como los efectos secundarios. Si el paciente es resistente al platino, a menudo se utiliza un solo fármaco como algunos de los citados anteriormente, topotecan y etopósido.
Los tumores ováricos del estroma y de células germinales suelen tratarse con una combinación de los medicamentos bleomicina, etopósido y cisplatino.
Pronóstico del cáncer de ovario
El cáncer epitelial de ovario es el más mortal de los cánceres ginecológicos. Aproximadamente el 80% de los pacientes acabará muriendo de la enfermedad. Sin embargo, la supervivencia a corto plazo es bastante buena, de muchos años. Con la aparición de la quimioterapia intraperitoneal, la supervivencia del carcinoma ovárico ha mejorado mucho. Según estudios recientes, si un paciente se somete a una citorreducción óptima, seguida de quimioterapia intraperitoneal, entonces tiene una probabilidad superior al 50% para seguir con vida en 6 años. Esta es una esperanza de vida muy buena en comparación con otros tipos de cáncer en etapa avanzada. Incluso cuando es recurrente, el cáncer de ovario epitelial es muy sensible a la quimioterapia. El carcinoma suele remitir por completo (sin señal detectable). Sin embargo, una vez que se repite, no es curable, y volverá a aparecer.
Los tumores de células germinales y del estroma tienen un pronóstico mucho mejor. Se curan con más frecuencia porque se detectan en etapas tempranas.
Prevención del cáncer de ovario
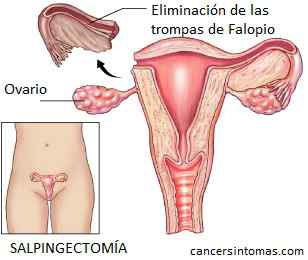 |
Hasta hace poco, si una mujer estaba cerca de la menopausia y estaba pasando por cirugía, se le extirpaban los ovarios y las trompas. Los estudios recientes indican que muchos de estos tipos de cáncer en realidad provienen de la trompa de Falopio. No obstante, los tubos deben ser retirados en el momento de la histerectomía. La necesidad de eliminación de los ovarios es mucho más discutible.
Las anomalías genéticas son una excepción a esta recomendación. Si una paciente es positiva para una mutación BCRA o un defecto genético conocido como síndrome de Lynch, se debería considerar seriamente la extracción de las trompas y los ovarios para disminuir la posibilidad de cáncer. Las mujeres con estas mutaciones están en un riesgo muy alto de cáncer de ovario, y en esta situación el riesgo de enfermedades del corazón no es tan significativo como padecer uno de estos tipos de cáncer. Esta intervención puede ser planificada cuando se termine la maternidad, o a los 35 años.