Contenidos
- Cancer sintomas .com
- Cáncer de piel
- Cáncer de tiroides
- Cáncer de colon
- Cáncer de mama
- Cáncer de garganta (laringe)
- Cáncer de estómago
- Cáncer de vagina (vaginal)
- Cáncer oral (de boca)
- Cáncer de próstata
- Cáncer de huesos (óseo)
- Cáncer de vulva (vulvar)
- Cáncer de pulmón
- Cáncer de útero
- Cáncer de vejiga
- Cáncer de hígado
- Cáncer de ano (anal)
- Cáncer de pene
- Leucemia (cáncer en la sangre)
- Tumor cerebral (cáncer de cerebro)
- Cáncer de páncreas
- Cáncer rectal
- Mieloma múltiple
- Cáncer de riñón
- Cáncer de vesícula biliar
- Cáncer de glándulas salivales
- Cáncer de cuello uterino (cervical)
- Cáncer de ovario
- Cáncer de ojo (ocular)
- Cáncer de esófago (esofágico)
- Cáncer de corazón
- Cáncer de testículo
- Linfoma (de Hodgkin y no)
- Retinoblastoma
- Tumor de Wilms
- Neuroblastoma
- Mesotelioma
- Rabdomiosarcoma
- Imágenes contra el cáncer
- Asociación Americana del Cáncer (Sociedad ACS)
Versão em português
También de interés
Publicidad
Síntomas de cáncer de colon
Primeros signos de carcinoma colorrectal, información sobre qué señales iniciales tiene el tumor avanzado y terminal, pólipos y quistes colorrectales.
El cáncer de colon (o cáncer colorrectal) no necesariamente manifiesta signos. Por eso, después de los cincuenta años es recomendable realizarse pruebas de detección.
Los síntomas más comunes de cáncer de colon suelen ser:
- Sangre en las heces (sangre fecal, aparente u oculta: en este caso se puede detectar mediante una prueba).
- Estreñimiento continuo de reciente comienzo. A veces se produce una obstrucción completa, o diarrea persistente. En casos extremos, hay obstrucción o perforación intestinal con peritonitis.
- Dolor abdominal.
Otros síntomas menos específicos son:
- Anemia, que causa fatiga persistente y una tez cada vez más pálida (debido a las hemorragias intestinales). Por lo general se produce debido a la deficiencia de hierro (niveles bajos de hierro sérico y ferritina en sangre). La búsqueda de hemorragias ocultas, en este caso, conduce a un diagnóstico de cáncer de colon en aproximadamente el 10% de los casos.
- Pérdida de peso sin explicación.
- En una etapa tardía, las metástasis hepáticas pueden provocar un hígado anormalmente grande a la palpación.
 |
Los síntomas del cáncer colorrectal dependen del lugar donde se encuentra el tumor, en el colon o en el recto. La obstrucción del colon ascendente (del lado derecho) es poco probable debido a que la materia fecal en esta parte del colon se encuentra todavía en estado líquido y puede con bastante facilidad. Las defecaciones negras, alquitranadas, conocidas como melena, están asociadas generalmente con tumores del colon ascendente. El sangrado rectal de color rojo brillante, mezclado con las heces o en su superficie, es más común en tumores de colon descendente (lado izquierdo) o del recto.
Los signos y síntomas tardíos de cáncer colorrectal se producen cuando el cáncer crece o se disemina a otras partes del cuerpo, incluyendo otros órganos. No todas las personas que tienen cáncer avanzado colorrectal tendrán los siguientes signos y síntomas tardíos: dolor abdominal intenso, acumulación de líquido en el abdomen (ascitis), agrandamiento del hígado (hepatomegalia), ictericia, ganglios linfáticos agrandados, dolor en la cadera o las nalgas, problemas respiratorios y pérdida de apetito.
QUÉ ES EL CÁNCER DE COLON
El cáncer colorrectal es un tumor maligno que comienza en las células del colon o del recto. El colon y el recto forman, en conjunto, el intestino grueso. El colon absorbe agua y nutrientes de los alimentos, y los residuos pasan al recto.
 |
Muy a menudo, el cáncer colorrectal comienza en las células glandulares, que fabrican el moco y los fluidos digestivos. Estas células recubren el interior del colon y el recto. Este tipo de cáncer se llama adenocarcinoma de colon y recto.
También se pueden desarrollar tipos raros de cáncer colorrectal como el tumor carcinoide, el linfoma y el sarcoma.
PRUEBAS PARA EL CÁNCER DE COLON
Las pruebas físicas son, por regla general, decepcionantes. El tacto rectal con un dedo enguantado insertado en el ano permite buscar posibles anomalías en el recto. Es un examen rápido y económico, pero sólo detecta anomalías alrededor del recto (un 30% de detección de tumores de recto).
Colonoscopia
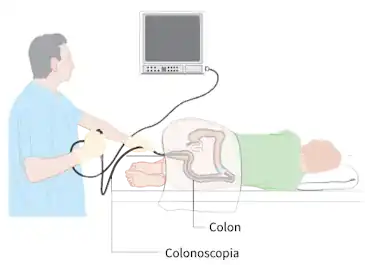 |
La sigmoidoscopia, un examen más rápido y menos completo, utiliza una sonda corta semi-rígida que permite la exploración del recto y del colon sigmoide, pero no del resto del colon.
Con frecuencia se encuentran adenomas (pólipos adenomatosos) en el intestino. Aunque son considerados benignos, los pólipos pueden convertirse en cáncer si se dejan en la zona, si son grandes (más de un centímetro de diámetro), y/o si tienen vellosidades. Los pólipos pequeños y los pólipos tubulares son menos peligrosos. También hay pólipos hiperplásicos considerados prácticamente sin riesgos. Por último, se pueden encontrar en el colon adenocarcinomas, que son los cánceres reales con células displásicas. Esta primera etapa de la invasión puede evolucionar y extenderse a otros órganos, provocando metástasis en el hígado, que causa la muerte con más frecuencia que el tumor original.
Radiología
Colonografía
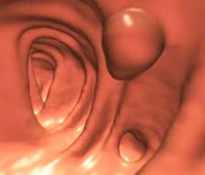 |
En el caso de enema con agua se llama colonografía con agua. Su indicación es esencialmente el diagnóstico de cáncer colorrectal y se propone como una alternativa a la colonoscopia antes de que se presenten los síntomas indicativos de cáncer de colon, especialmente en ancianos o personas débiles para quienes es mejor no dar anestesia general en un primer momento.
La segunda técnica, llamada colonografía con colonoscopia virtual, se obtiene mediante distensión gaseosa, preferiblemente con dióxido de carbono, y es una poderosa alternativa a la colonoscopia no solo para el diagnóstico del cáncer, sino también para las lesiones precancerosas (los adenomas). Este método de exploración, en auge, necesita una preparación del intestino 48 horas antes, muy similar a la de la colonoscopia. El escáner es externo, sin inyección de contraste y con una radiación muy baja (hasta 10 veces menor que la de una exploración abdominal normal). Con un control preciso, en tiempo real, de la presión de insuflación, el riesgo de perforación es casi inexistente y, en cualquier caso, mucho menor que el de la colonoscopia. Un radiólogo entrenado en esta técnica puede alcanzar una tasa de detección de lesiones significativas, mayor que la obtenida por colonoscopia, ya que algunas lesiones, en particular las que están detrás de los pliegues, no pueden ser observadas por colonoscopia. La colonografía no permite la resección de un pólipo, pero permite reducir en un 90% el número de colonoscopias necesarias.
Enema de bario
La radiografía con enema de sulfato de bario (comúnmente llamado enema de bario) es mucho menos eficiente que la colonografía, y su uso está desapareciendo gradualmente.
Otros tipos de pruebas se utilizan muy poco, por ser demasiado caras, demasiado nuevas o muy específicas o sensibles (videocápsula, PET, CEA,...).
DETECCIÓN DEL CÁNCER DE COLON
Cuando el cáncer colorrectal se detecta y se trata a tiempo, las probabilidades de curación son mejores. Las pruebas de detección ayudan a detectar el cáncer colorrectal antes de que aparezcan los síntomas. Actualmente, el método más confiable para detectar a tiempo el cáncer colorrectal es mediante la prueba de sangre oculta en las heces fecales. La detección del cáncer colorrectal, ya sea con la prueba de sangre oculta en las heces o con la prueba inmunoquímica fecal, se recomienda por lo menos cada 2 años en personas de 50 o más años.
 |
Hay 2 tipos de prueba de sangre oculta en las heces que se utilizan para detectar el cáncer colorrectal:
- Prueba del guayaco. Este es el tipo más común y se basa en una reacción química del guayaco en una tarjeta de papel para encontrar rastros de sangre en las heces provenientes de los pólipos o los tumores adenomatosos.
- Prueba inmunoquímica fecal. Este es un nuevo tipo de prueba que utiliza determinados anticuerpos de la sangre humana para encontrar rastros de sangre en las heces.
Puede haber restricciones de dieta o de medicamentos con algunos kits de prueba de sangre oculta en las heces, por lo que es importante revisar las instrucciones incluidas en el kit de prueba. El médico puede dar una lista de alimentos y medicamentos a evitar antes de la prueba.
Para realizar la prueba de sangre oculta en las heces, la persona toma muestras de heces de 2-3 defecaciones diferentes, en su propia casa. Estas muestras se colocan en una tarjeta especial de recogida de heces. La persona entonces lleva las tarjetas a un laboratorio médico para realizar las pruebas y luego las recibe de vuelta en un sobre con franqueo pagado.
Un resultado negativo en la prueba significa que no se ha encontrado sangre en las heces, mientras que un resultado positivo significa que sí se ha encontrado. Las personas que tienen un resultado positivo necesitarán hacerse más pruebas.
Personas con alto riesgo de cáncer de colon
Las personas que tienen un riesgo más alto que el promedio de desarrollar cáncer colorrectal pueden necesitar ser examinadas con más frecuencia y a una edad más temprana que las personas con un riesgo promedio. Un plan personal para la detección precoz del cáncer colorrectal puede incluir: prueba de sangre oculta en las heces (basada en el guayaco o inmunoquímica), evaluación del riesgo genético, colonoscopia (examen que permite al médico observar el revestimiento del colon completo usando un tubo largo y delgado con luz), sigmoidoscopia flexible (una prueba que permite al médico observar el revestimiento del recto y la parte inferior del colon mediante un tubo delgado y flexible), enema de bario de doble contraste (radiografía del colon y del recto).
TUMORES BENIGNOS DE COLON
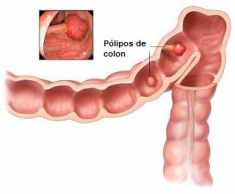
Los tumores benignos más comunes en el colon son los pólipos colorrectales.
Pólipos colorrectales benignos
Aproximadamente la mitad de los adultos mayores de 40 años desarrollan trozos de tejido llamados pólipos que crecen en la capa interna (mucosa) del colon o el recto. En la mayoría de las personas, no está claro cómo o por qué se desarrollan pólipos. Los pólipos pueden parecerse a un hongo con una cabeza y un tallo (pólipos pediculados). También pueden ser planos y crecer a lo largo de la superficie interior de la pared del colon o del recto (pólipos sésiles). La mayoría de los pólipos no son cancerosos (benignos), pero algunos tienen el potencial de convertirse en cancerosos (malignos). Los pólipos colorrectales benignos son más frecuentes en hombres que en mujeres.
 |
Hay otros tipos de pólipos benignos mucho menos comunes que los pólipos hiperplásicos:
- Pólipos inflamatorios (pseudopólipos). Generalmente asociados con enfermedades intestinales inflamatorias crónicas tales como la enfermedad de Crohn o la colitis ulcerosa.
- Hamartomas. Contiene células normales que tienen una disposición anormal.
- Pólipos juveniles. También llamados pólipos de retención. Contienen muchas glándulas mucosas. Suele ser un único pólipo grande y se encuentra principalmente en niños menores de 10 años.
- Lipomas. Se desarrollan dentro de las células de grasa del colon.
- Pólipos linfoides. Contienen células linfoides, un tipo de glóbulo blanco.
Los siguientes factores de riesgo pueden aumentar la probabilidad de desarrollar pólipos colorrectales: edad (ser mayor de 50 años de edad, excepto para los pólipos juveniles), antecedentes familiares o personales de cáncer de colon o pólipos colorrectales.
Los pólipos colorrectales benignos generalmente no presentan ningún síntoma. Suelen encontrarse durante las pruebas de detección de cáncer colorrectal o la investigación de otras enfermedades no relacionadas. Si presentan síntomas, pueden incluir: sangrado del recto, heces con sangre, fatiga (causada por anemia) y dolor abdominal.
Si los signos y síntomas de pólipos colorrectales están presentes, o si el médico sospecha de pólipos colorrectales, se realizarán pruebas para hacer un diagnóstico. Las pruebas pueden incluir: examen digital rectal, enema de bario de doble contraste, prueba de sangre oculta en las heces, sigmoidoscopia, colonoscopia y colonoscopia virtual.
Las opciones de tratamiento para los pólipos de colon pueden ser:
- Eliminación del pólipo (polipectomía) durante la colonoscopia o sigmoidoscopia. Los pólipos que tienen una cabeza y un tallo (pedunculados) se quitan fácilmente con el asa de alambre flexible del endoscopio (polipectomía endoscópica). El alambre se coloca alrededor del tallo del pólipo, tan cerca de la pared del colon o del recto como sea posible, y el bucle de alambre se aprieta para cortar a través del pólipo. Una corriente eléctrica pasa por el aro de alambre para detener el sangrado. El pólipo se extirpa para su análisis por un patólogo. Si las células cancerosas se encuentran en la zona donde el tallo del pólipo se encuentra con la pared del colon o del recto, puede ser necesaria una cirugía adicional para eliminar el cáncer por completo.
- Eliminación de la parte del colon o del recto que tiene pólipos. Los pólipos sésiles no se pueden eliminar tan fácilmente como los pólipos pediculados porque están contra la pared del colon o del recto. Para eliminar completamente un pólipo sésil, y para dar al patólogo una buena muestra para el diagnóstico, suele ser necesaria cirugía.
TRASTORNOS PRECANCEROSOS DEL COLON Y DEL RECTO
Los trastornos precancerosos más comunes del colon y el recto son: pólipos adenomatosos (adenomas), los síndromes de poliposis, la poliposis adenomatosa familiar y el cáncer de colon hereditario sin poliposis.
Pólipos adenomatosos de colon
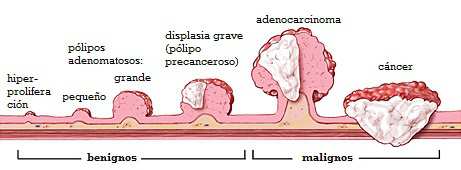 |
La incidencia de adenomas aumenta con la edad. Más del 50% de las personas de 80 años o mayores tendrán un adenoma. La mayor parte se desarrollará en el recto y el colon sigmoide.
Hay 3 tipos de pólipos adenomatosos:
- Adenomas tubulares. Se parecen a un hongo con una cabeza y un tallo (pedunculados). La superficie exterior se ve como una serie de tubos. Pueden ser fácilmente eliminados durante una colonoscopia. Son los más comunes y menos probables de todos. Cuanto mayor sea el adenoma tubular, mayor es la probabilidad de que se conviertan en malignos (los pólipos mayores de 2 cm tienen más probabilidades de convertirse en cáncer)
- Adenomas vellosos. Tienen un aspecto borroso con numerosas proyecciones largas y delgadas. Son generalmente planos, con una base ancha y amplia (sésiles) y pueden llegar a ser bastante grandes, lo que hace difícil su eliminación. Algunos puede ser necesario extirparlos quirúrgicamente (resecado) si no se pueden extirpar completamente mediante polipectomía. Son los más propensos a desarrollarse en cáncer, especialmente si son grandes.
- Adenomas túbulovellosos. Parecen ser una mezcla de adenomas tubulares y vellosos.
Los siguientes factores de riesgo pueden aumentar las probabilidades de desarrollar pólipos adenomatosos de una persona: aumento de la edad y antecedentes familiares o personales de cáncer colorrectal o pólipos.
Los pólipos adenomatosos por lo general no tienen ningún síntoma y son descubiertos durante las pruebas de detección de cáncer colorrectal o de otras enfermedades no relacionadas. Estos síntomas de pólipos adenomatosos pueden incluir: sangrado rectal (si el sangrado continúa durante un largo tiempo, puede conducir a anemia), heces con sangre, diarrea o estreñimiento, disminución en la cantidad de heces expulsadas, dolor abdominal, protuberancia (prolapso) de un pólipo a través del ano y obstrucción intestinal (en caso de un gran adenoma).
Las pruebas de detección y las opciones de tratamiento para los pólipos adenomatosos de colon son las mismas que para los pólipos colorrectales benignos.
Síndrome de poliposis
Algunas personas tienen un trastorno hereditario poco común que hace que desarrollen un gran número de pólipos en el colon (síndrome de poliposis). Los síndromes de poliposis aumentan considerablemente el riesgo de desarrollar un cáncer colorrectal. Los 2 tipos principales de síndromes de poliposis son:
-
 |
- Cáncer de colon hereditario sin poliposis. Los pólipos están presentes, pero no en tan gran número como en el síndrome de poliposis. Las personas con este síndrome tienen un riesgo estimado de un 70-80% de desarrollar un cáncer colorrectal. Representa el 3-5% de todos los cánceres colorrectales identificados a través del registro de antecedentes familiares y pruebas genéticas.
Los síndromes de poliposis no suelen tener ningún síntoma, aunque, con poca frecuencia, pueden aparecer sangrado (especialmente a partir de pólipos en el recto) y obstrucción intestinal debida a un pólipo grande.
Las pruebas de detección son las mismas que las ya vistas anteriormente para los pólipos benignos de colon.
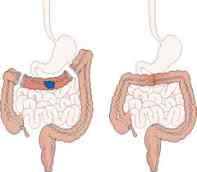
El riesgo de que una persona con síndrome de poliposis desarrolle cáncer colorrectal es casi de un 100% a la edad de 40 años. La única forma conocida para reducir su riesgo de cáncer colorrectal es la colectomía, es decir, extirpar el colon y una parte o todo el recto a temprana edad (entre los 15 y los 20 años de edad) o tan pronto como se diagnostica el síndrome. Los tipos de colectomía incluyen:
- Colectomía subtotal. Se elimina la mayor parte del colon, y el intestino delgado se conecta a la parte restante del recto. Las personas que tienen una colectomía subtotal necesitarán hacerse sigmoidoscopias regulares para controlar los pólipos en la parte restante del recto.
 |
- Proctocolectomía. Se extirpa todo el colon y el recto, y el intestino delgado se conecta a una abertura en el abdomen (ileostomía) que permite al cuerpo deshacerse de los residuos. A algunas personas se les puede hacer una proctocolectomía restauradora en la que el intestino delgado queda conectado al ano.
Las personas con cáncer de colon hereditario sin poliposis tienen un riesgo del 70-80% de desarrollar cáncer colorrectal durante su vida. La mayoría de los casos de cáncer colorrectal se producen en el lado izquierdo del colon (colon descendente). Sin embargo, las personas con cáncer de colon hereditario sin poliposis tienden a tener cáncer colorrectal en el lado derecho del colon (colon ascendente). La cirugía es la única manera conocida para reducir el riesgo de cáncer colorrectal en estas personas. Los tipos de cirugía son la colectomía subtotal y la colectomía.
Las mujeres con cáncer de colon hereditario sin poliposis también están en mayor riesgo de desarrollar cáncer de útero y de ovario, y pueden necesitar una extirpación del útero y los ovarios. Esta posibilidad se debe discutir con el médico.
Las personas con cáncer de colon hereditario sin poliposis también están en mayor riesgo de desarrollar cáncer de estómago, de intestino delgado, de hígado, de las vías biliares, de páncreas, de riñón y de cerebro. Es importante hablar con el médico para saber cómo actuar ante este mayor riesgo.
TUMORES MALIGNOS DE COLON Y RECTO
Adenocarcinoma de colon
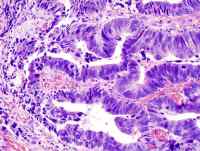 |
- Adenocarcinoma mucinoso (coloide). Caracterizado por grandes cantidades de moco fuera de las células del tumor.
- Adenocarcinoma en anillo de sello. Se caracteriza por grandes cantidades de moco dentro de la célula que desplazan el núcleo de la misma, lo que le da un aspecto anillado.
Tumores colorrectales raros
Los tumores colorrectales raros se presentan con menos frecuencia (menos de un 5%) que los adenocarcinomas. Estos tumores colorrectales poco comunes son:
- Tumores carcinoides de colon. También son llamados tumores neuroendocrinos. Normalmente no secretan hormonas (a diferencia de la mayoría de los tumores carcinoides en otras partes del cuerpo), y suelen desarrollarse en el ciego o el recto.
- Linfoma de colon. La mayoría de los linfomas colorrectales son linfomas no-Hodgkin que se desarrollan en el tejido linfático del colon. Pueden ser de grado bajo, intermedio o alto, y generalmente se desarrollan en el ciego o el recto.
- Sarcoma de colon. El tipo más común es el leiomiosarcoma, que ocurre en el músculo liso del colon o del recto, y que generalmente se trata con cirugía.
Otros tumores muy poco frecuentes de colon son el tumor del estroma gastrointestinal, el carcinoma de células adenoescamosas, el carcinoma de células escamosas, el carcinoma de células pequeñas (carcinoma de células de avena), el carcinoma medular y el melanoma de colon.
FACTORES DE RIESGO PARA EL CÁNCER COLORRECTAL
Los factores de riesgo para padecer cáncer de colon pueden ser diferentes según las partes del colon. Sin embargo, algunas personas con cáncer colorrectal no tienen factores de riesgo identificables.
La incidencia de cáncer colorrectal aumenta con la edad. La mayoría de las personas diagnosticadas con cáncer colorrectal son mayores de 50 años, y se da más en hombres que en mujeres. Su incidencia también es mayor en los países industrializados de América del Norte, el noroeste de Europa y Australia. Los países menos industrializados de Asia, África y América del Sur tienen una menor incidencia de cáncer de colon.
Los siguientes factores, por orden de importancia, aumentan el riesgo de desarrollar cáncer colorrectal:
- Antecedentes familiares.
- Pólipos en el colon o en el recto.
- Poliposis adenomatosa familiar.
- Trastornos similares a la poliposis adenomatosa familiar: poliposis adenomatosa atenuada, poliposis asociada a MYH, síndrome de Turcot.
- Síndrome de Lynch (también llamado cáncer colorrectal hereditario sin poliposis).
- Trastornos genéticos raros: síndrome de poliposis juvenil (enfermedad hereditaria que causa que se desarrollen hamartomas), síndrome de Peutz-Jeghers (una mutación del gen STK11 que causa hamartomas en el tracto digestivo, así como pecas azules o marrón oscuro en la cara, manos, pies y el interior de la boca), síndrome de poliposis mixta hereditaria (enfermedad que causa el crecimiento de muchos tipos diferentes de pólipos), síndrome de Cowden y síndrome Bannayan-Riley-Ruvalcaba. Estos trastornos genéticos raros son parte de un grupo de trastornos provocados por una mutación en el gen supresor de tumores PTEN, que causa un mayor riesgo de desarrollar tumores benignos y cancerosos.
- Inactividad física.
- Tener sobrepeso u obesidad. El cáncer colorrectal se presenta con mayor frecuencia en personas obesas o con sobrepeso que en las que tienen un peso saludable. Tener un mayor índice de masa corporal (IMC) aumenta el riesgo de desarrollar cáncer de colon en hombres y mujeres, aunque los hombres parecen estar en mayor riesgo.
- Comer una dieta rica en carnes rojas (ternera, cerdo, cordero y cabra).
- Comer carnes procesadas. Las carnes procesadas son las carnes conservadas por ahumado, curado, salazón o adición de conservantes tales como nitratos o nitritos.
- Beber alcohol. El alcohol aumenta el riesgo de desarrollar cáncer colorrectal en personas que beben más de 30 gramos de alcohol por día.
- Dieta baja en fibra. La evidencia muestra que el consumo de alimentos que contienen fibra dietética protege contra el cáncer colorrectal.
- Enfermedad inflamatoria intestinal. Es una enfermedad en la que el revestimiento del tracto digestivo se inflama, causando úlceras y sangrado. La colitis ulcerosa y la enfermedad de Crohn son dos enfermedades de este tipo. La colitis ulcerosa aumenta el riesgo de cáncer de colon más de la enfermedad de Crohn.
- Diabetes. Las personas con diabetes tipo 2 tienen las tasas más altas de cáncer colorrectal. Hay una asociación porque dos de los factores de riesgo para desarrollar diabetes (la inactividad física y la obesidad) son también factores de riesgo para el cáncer colorrectal.
- Ascendencia judía asquenazí. El pueblo judío de ascendencia europea del este (judíos ashkenazi) tienen un mayor riesgo que el promedio de desarrollar cáncer de colon. Este grupo suele tener una mutación específica en el gen APC que aumenta el riesgo de cáncer colorrectal. Esta mutación genética no es común entre otros grupos étnicos.
- Antecedentes personales de cáncer de mama, de ovario o de útero.
- Fumar. Los investigadores creen que puede tardarse mucho tiempo (tal vez hasta 20 años) hasta que el cáncer de colon se desarrolle a causa del tabaquismo. Parece que el riesgo aumenta con la longitud de tiempo que una persona fuma y la cantidad fumada.
- Tener una estatura alta. Varios estudios han observado que la altura es un factor de riesgo para el cáncer de colon, pero probablemente no para el cáncer rectal. Los investigadores creen que este aumento del riesgo puede deberse a la influencia de las hormonas del crecimiento en la pubertad.
- Cocinar la carne a altas temperaturas. Cocinar la carne (incluida la carne de res, cerdo y aves de corral) y el pescado a altas temperaturas (frito, a la parrilla o en barbacoa) crea productos químicos llamados aminas heterocíclicas que están asociadas con un mayor riesgo de desarrollar cáncer colorrectal. La grasa de la carne, pollo o pescado que gotea en el carbón caliente o las piedras crea otras sustancias potencialmente causantes de cáncer llamadas hidrocarburos aromáticos policíclicos que se añaden a los alimentos por el humo y las llamas.
- Exposición a la radiación ionizante.
Hay factores de riesgo que pueden estar asociados con el cáncer colorrectal, pero de los que aún no hay suficiente evidencia:
- Vida sedentaria (estar sentado por largos períodos de tiempo). Se ha relacionado con un mayor riesgo de cáncer colorrectal, particularmente de cáncer en el colon distal y el recto.
Los laxantes no se consideran un factor de riesgo para el cáncer colorrectal. Hay otros factores cuyo efecto aún es desconocido, como las dietas altas en grasa, la extirpación quirúrgica de la vesícula biliar (colecistectomía), la infección por Helicobacter pylori y los subproductos del agua potable clorada.
PRONÓSTICO Y SUPERVIVENCIA PARA EL CÁNCER COLORRECTAL
Los siguientes factores determinan cuál va a ser el pronóstico del cáncer colorrectal:
- Etapa del cáncer. Es el factor más fiable para dar un pronóstico del cáncer colorrectal. Como con la mayoría de los cánceres, cuanto menor es la etapa del cáncer colorrectal mejor será el resultado. Los tumores que se encuentran sólo en el revestimiento del colon o del recto tienen un pronóstico más favorable que los que han crecido a través de la pared muscular o se han extendido a otros órganos.
- Extensión a los ganglios linfáticos. Cuantos menos ganglios linfáticos estén comprometidos por el cáncer, mejor será el pronóstico.
- Obstrucción intestinal o perforación. Si el tumor no ha bloqueado el colon o no ha crecido a través de la pared del colon o del recto (perforación), el pronóstico es más favorable.
- Invasión de los vasos sanguíneos. Si el tumor no ha invadido los vasos sanguíneos, el pronóstico es mejor que si el cáncer se ha diseminado a los mismos.
- Invasión de los vasos linfáticos. Si el tumor ha invadido solamente los ganglios linfáticos, pero no se ha diseminado a los vasos linfáticos, el pronóstico es mejor que si el tumor hubiera invadido los vasos linfáticos.
- Grado del tumor. El grado describe la agresividad del tumor. Cuanto menor sea el grado del tumor, mejor es el pronóstico.
- Tipo de tumor. Los tumores colorrectales de tipo medular tienen un mejor pronóstico que otros tipos, como los de anillo de sello, el mucinoso, y los carcinomas de células pequeñas y neuroendocrinos de alto grado.
- Invasión perineural. Los tumores que no han invadido los nervios cercanos se cree que tienen un mejor pronóstico.
- Inestabilidad de microsatélites. Los microsatélites son secciones repetidas de ADN. Cuando hay inestabilidad en los microsatélites, el número normal de secciones de repetición cambia. Esto sucede como resultado de mutaciones en los genes que normalmente reparan los errores durante la replicación del ADN. Un alto grado de inestabilidad de microsatélites tiene un pronóstico más favorable.
- Contenido de ADN. Las células tumorales que tienen un número normal de cromosomas (diploides) tienen un mejor pronóstico que las que tienen un número anormal (aneuploides). La pérdida parcial del cromosoma 18 se produce en aproximadamente la mitad de los casos de cáncer colorrectal. Las personas que no han perdido parte del cromosoma 18 tienen un mejor pronóstico que las que tienen pérdida parcial de este cromosoma.
- Antígeno carcinoembrionario. Es un marcador tumoral que se filtra fuera de las células cancerosas y se puede medir en la sangre. Todavía hay un cierto debate acerca de la fiabilidad de este marcador, pero se cree que cuanto más bajo sea el nivel de este antígeno antes de la cirugía, mejor será el pronóstico.
- Márgenes quirúrgicos. Cuando se elimina un tumor colorrectal, el cirujano también extirpa un margen de tejido sano alrededor del tumor. Los márgenes claros sugieren un mejor pronóstico que los márgenes que tienen células cancerosas.
- Respuesta inflamatoria al tumor. La presencia de inflamación alrededor del tumor indica que el cuerpo está tratando de luchar contra el tumor y puede indicar un mejor pronóstico.
- Estado funcional. Las personas con un estado funcional alto (índice de Karnofsky de 70 o más) tienen un pronóstico más favorable que los que tienen un estado de menor rendimiento.
La supervivencia relativa a 5 años para el cáncer colorrectal es del 65%. Esto significa que, en promedio, las personas diagnosticadas con cáncer colorrectal tienen un 65% de probabilidades de vivir 5 años (o más) después del diagnóstico comparadas con las personas de la población general que no tienen cáncer.
Sin embargo, la supervivencia varía con cada etapa del cáncer colorrectal. Generalmente, cuanto antes se diagnostique y se trate, mejor será el resultado. El cáncer colorrectal a menudo responde bien al tratamiento.
TRATAMIENTO DEL CÁNCER DE COLON
Las opciones de tratamiento para el cáncer de colon son cirugía, quimioterapia y radioterapia.
Cirugía del cáncer de colon
Hay diferentes opciones de cirugía para combatir el cáncer de colon:
- Extirpación de un pólipo (polipectomía). Un pólipo no es un cáncer, pero puede haber células cancerosas dentro del pólipo. Si se encuentran pólipos durante la colonoscopia o la sigmoidoscopia, éstos son extraídos y revisados para detectar las células cancerosas.
- Eliminación de tumores en la capa mucosa del colon (escisión local o resección endoscópica de la mucosa).
- Extirpación de una parte del colon (hemicolectomía, resección intestinal parcial).
- Eliminación de la totalidad del colon (colectomía, resección intestinal total).
- Eliminación de todos los órganos del colon, recto y pélvicos (exenteración pélvica).
- Eliminación del cáncer de colon que se ha propagado al hígado o los pulmones (metástasis).
Quimioterapia para el cáncer de colon
La quimioterapia para el cáncer de colon puede incluir: 5-fluorouracilo (5-FU), ácido folínico (leucovorina), oxaliplatino, capecitabina, irinotecan y raltitrexed.
La quimioterapia a veces se inyecta directamente en la arteria hepática, en el hígado, para el tratamiento de metástasis hepáticas (infusión de la arteria hepática).
Terapia dirigida
Se puede administrar por sí sola o en combinación con quimioterapia para el tratamiento de la enfermedad avanzada.
La terapia dirigida para el cáncer de colon puede incluir: bevacizumab, cetuximab y panitumumab.
Radioterapia
Puede incluir radioterapia de haz externo para aliviar los síntomas de la enfermedad avanzada.
Ablación por radiofrecuencia
A veces se utiliza para el tratamiento de las metástasis hepáticas.
El seguimiento después de finalizar el tratamiento es importante, especialmente en los primeros 2-3 años después del tratamiento.
En cuanto a las opciones de tratamiento para el cáncer de recto, son las mismas que para el cáncer de colon, excepto en la cirugía, que puede incluir:
- Eliminación de tumores en la capa mucosa del recto (escisión local o resección endoscópica de la mucosa).
- Eliminación del recto y mesorrecto (escisión total del mesorrecto).
- Extirpación de una parte del colon descendente, el colon sigmoide, la totalidad o parte del recto y su mesorrecto asociado (resección anterior baja).
- Eliminación de la totalidad o parte del colon sigmoide, y todo el recto (proctectomía).
- Eliminación de una parte del colon sigmoide, recto, ano, mesorrecto y músculos anales (resección perineal abdominal).
- Eliminación de todos los órganos del colon, recto y pélvicos (exenteración pélvica).
- Extracción del cáncer de recto que se ha propagado al hígado o los pulmones (metástasis).
En cuanto a la radioterapia, la radiación de haz externo es el tipo más común de radiación utilizada para tratar a personas con cáncer rectal, pero la radiación endocavitaria (radiación administrada a través de un dispositivo que se coloca en el recto), o la braquiterapia, también pueden ser utilizadas.