Contenidos
- Cancer sintomas .com
- Cáncer de piel
- Cáncer de tiroides
- Cáncer de colon
- Cáncer de mama
- Cáncer de garganta (laringe)
- Cáncer de estómago
- Cáncer de vagina (vaginal)
- Cáncer oral (de boca)
- Cáncer de próstata
- Cáncer de huesos (óseo)
- Cáncer de vulva (vulvar)
- Cáncer de pulmón
- Cáncer de útero
- Cáncer de vejiga
- Cáncer de hígado
- Cáncer de ano (anal)
- Cáncer de pene
- Leucemia (cáncer en la sangre)
- Tumor cerebral (cáncer de cerebro)
- Cáncer de páncreas
- Cáncer rectal
- Mieloma múltiple
- Cáncer de riñón
- Cáncer de vesícula biliar
- Cáncer de glándulas salivales
- Cáncer de cuello uterino (cervical)
- Cáncer de ovario
- Cáncer de ojo (ocular)
- Cáncer de esófago (esofágico)
- Cáncer de corazón
- Cáncer de testículo
- Linfoma (de Hodgkin y no)
- Retinoblastoma
- Tumor de Wilms
- Neuroblastoma
- Mesotelioma
- Rabdomiosarcoma
- Imágenes contra el cáncer
- Asociación Americana del Cáncer (Sociedad ACS)
Versão em português
También de interés
Publicidad
Síntomas de rabdomiosarcoma
Qué es, causas en niños (infantil), signos iniciales, tratamiento y cura del rabdomiosarcoma, causas, complicaciones, de tipo embrionario, ocular, alveolar, pleomórfico, botrioides, cardíaco.
El rabdomiosarcoma es un cáncer de las células musculares que se puede desarrollar en cualquier parte del cuerpo. Los sitios más comunes son:
- Hueso alrededor del ojo (órbita), junto a la base del cráneo (parameníngeo) o en otros lugares en la cabeza y el cuello (no parameníngeo). El rabdomiosarcoma en estas zonas es más común en niños menores de 8 años.
- Órganos genitourinarios (vejiga, próstata, vagina, útero y área alrededor de los testículos). El rabdomiosarcoma en estas zonas es más común en bebés y niños muy pequeños.
- Brazos y piernas. El rabdomiosarcoma en las extremidades es más común en los adolescentes.
Los síntomas de rabdomiosarcoma pueden variar mucho dependiendo del tamaño, la ubicación y la propagación del tumor. Los síntomas pueden incluir una hinchazón o protuberancia, dolor o ardor en la zona afectada, y cojera u otra dificultad para usar las piernas, los pies, los brazos o las manos.
Dependiendo de la zona en la que esté el rabdomiosarcoma, los síntomas pueden ser:
- Hueso alrededor del ojo (órbita): ojos saltones, párpado caído (ptosis), párpados hinchados, enrojecimiento o infección alrededor del ojo.
- Al lado de la base del cráneo (parameníngeo), incluyendo tumores en la cavidad nasal, el oído y los senos paranasales: asimetría facial, hinchazón de la cara, dolor facial, dolores de cabeza, congestión nasal, secreción nasal o sangrado de la nariz, dolor de oídos, secreción o sangrado del oído, parálisis del nervio facial (parálisis facial), pérdida de la audición.
- Otros lugares de la cabeza y el cuello (no parameníngeo): protuberancia sin dolor.
- Brazos y piernas (extremidades): bulto, hinchazón o sensibilidad, dolor.
- Abdomen o pelvis: abdomen hinchado o protuberancia en el abdomen, dolor abdominal, vómitos, estreñimiento.
- Vejiga o próstata: sangre en la orina, dificultad para orinar, incapacidad para orinar, dolor al orinar, estreñimiento.
- Vagina o útero: flujo vaginal, sangrado bulto o protuberancia.
Cuando el rabdomiosarcoma se encuentra y se trata a tiempo, las posibilidades de éxito del tratamiento son mejores. Consulte con el médico si su hijo tiene: una hinchazón o protuberancia, dolor o malestar en el cuerpo que no desaparece, o cojera u otra dificultad para usar las piernas, los pies, los brazos o las manos.
QUÉ ES EL RABDOMIOSARCOMA
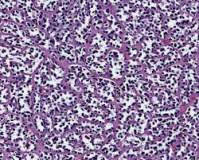 |
Algunas veces, las células musculares cambian y dejan de comportarse de forma normal. En algunos casos, los cambios en las células musculares pueden causar rabdomiosarcoma, que es un tipo de sarcoma de los tejidos blandos. Los rabdomiosarcomas se pueden desarrollar en cualquier músculo del cuerpo. Son el tipo más común de sarcoma de los tejidos blandos en los niños.
Los sitios más comunes de metástasis del rabdomiosarcoma son los pulmones, la médula ósea, los huesos, los ganglios linfáticos y el hígado. Los tumores que implican el oído, la nariz o los senos paranasales tienen una tendencia a propagarse al sistema nervioso central.
TIPOS DE RABDOMIOSARCOMA
Hay tres tipos de rabdomiosarcoma que se producen en la infancia:
Rabdomiosarcoma embrionario
El rabdomiosarcoma embrionario es el tipo más común de rabdomiosarcoma, entre un 50% y un 70% de los rabdomiosarcomas diagnosticados en niños. Es más común en los niños más pequeños, por lo general bajo la edad de 10 años. Ocurre con más frecuencia en la cabeza y el cuello, el hueso alrededor del ojo (órbita) o la región genitourinaria (vejiga, próstata, vagina, útero y área alrededor de los testículos). Se trata con una combinación de quimioterapia, cirugía y radioterapia.
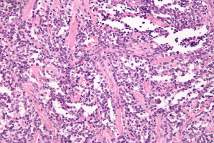 |
El rabdomiosarcoma alveolar es más común en los niños mayores y adolescentes, siendo alrededor del 20% de los rabdomiosarcomas diagnosticados en niños. Se presenta con mayor frecuencia en las extremidades, el pecho o el abdomen. A menudo es un cáncer agresivo y su tratamiento incluye quimioterapia junto con cirugía o radioterapia, o ambas.
Rabdomiosarcoma botrioides
FACTORES DE RIESGO DEL RABDOMIOSARCOMA
Hay pruebas convincentes de que los siguientes síndromes raros de cáncer hereditario aumentan el riesgo de padecer rabdomiosarcoma en los niños:
Síndrome de Li-Fraumeni
El síndrome de Li-Fraumeni es un raro trastorno hereditario que aumenta considerablemente el riesgo de desarrollar varios tipos de cáncer en niños y adultos jóvenes, entre ellos el cáncer de mama, el rabdomiosarcoma y otros sarcomas de tejidos blandos, el osteosarcoma (cáncer de hueso), los tumores cerebrales y la leucemia.
Neurofibromatosis tipo 1
La neurofibromatosis tipo 1 (enfermedad de von Recklinghausen) es una enfermedad hereditaria que afecta al sistema nervioso. Causa tumores que crecen en el tejido nervioso de la piel, el cráneo y la médula espinal. Los niños con neurofibromatosis tipo 1 tienen un riesgo mayor de desarrollar rabdomiosarcoma, tumores cerebrales, leucemia y neuroblastoma.
Síndrome de Beckwith-Wiedemann
El síndrome de Beckwith-Wiedemann es un trastorno hereditario que afecta al crecimiento de las diferentes partes del cuerpo. Los niños con síndrome de Beckwith-Wiedemann nacen mucho más grandes de lo normal, creciendo y aumentando de peso a un ritmo inusual durante la infancia. En algunos niños, ciertas partes del cuerpo pueden crecer de forma inusual, lo que lleva a una apariencia asimétrica o desigual. Los niños con este síndrome tienen un mayor riesgo de padecer ciertos tipos de cáncer, como el rabdomiosarcoma y el tumor de Wilms.
Síndrome de Costello
El síndrome de Costello es un trastorno que afecta a muchas partes del cuerpo. Los niños con síndrome de Costello suelen tener retraso en el desarrollo, retraso mental, rasgos faciales característicos, pliegues sueltos de piel extra y articulaciones extraordinariamente flexibles. Los niños con síndrome de Costello tienen un mayor riesgo de desarrollar ciertos tipos de cáncer, incluyendo el rabdomiosarcoma.
Síndrome de Noonan
El síndrome de Noonan es un trastorno hereditario que causa el desarrollo inusual de muchas partes del cuerpo. Los niños con síndrome de Noonan tienen rasgos faciales poco habituales, baja altura, malformaciones cardíacas y hemorragias. Sus esqueletos no se desarrollan con normalidad y tienen un mayor riesgo de rabdomiosarcoma.
Factores de riesgo desconocidos
Hay factores que no se sabe con certeza si producen un mayor riesgo de rabdomiosarcoma:
- Bebés que son grandes para su edad antes de nacer (edad en el útero o edad gestacional) y bebés con un alto peso al nacer.
- Padres que consumen marihuana y cocaína antes del embarazo. El consumo de marihuana por parte de la madre en el año antes del nacimiento del niño se ha asociado con un riesgo 3 veces mayor de rabdomiosarcoma en el niño. El consumo de cocaína de la madre también se asocia a una edad más temprana de diagnóstico de rabdomiosarcoma.
- Exposición a bajos niveles de radiación, como la de las radiografías o tomografías computarizadas antes de nacer.
CÓMO SE DETECTA EL RABDOMIOSARCOMA (DIAGNÓSTICO)
Para detectar un rabdomiosarcoma son necesarios diversos procedimientos y pruebas:
- Antecedentes médicos. El médico consultará si hay algún antecedente personal o familiar de ciertas enfermedades hereditarias como síndrome de Li-Fraumeni, neurofibromatosis tipo 1 (enfermedad de von Recklinghausen), síndrome de Beckwith-Wiedemann, síndrome de Costello, síndrome de Noonan, síndrome de Gorlin, retinoblastoma familiar, o síndrome de Gardner.
- Examen físico. Permite al médico detectar signos y síntomas que pueden sugerir rabdomiosarcoma. En el examen, el médico puede palpar el cuerpo en busca de un bulto o hinchazón, observar un bulto para comprobar su tamaño y ver si se mueve o está asociado a los tejidos debajo de la piel (como el músculo o el hueso), y palpar los ganglios linfáticos en las áreas alrededor de los bultos.
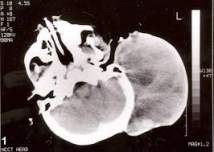 |
- Resonancia magnética. Se puede utilizar para lo mismo que la tomografía, pero se prefiere para los tumores en los brazos y piernas, la pared abdominal y la cabeza o el cuello.
- Biopsia. Una biopsia es la única manera de hacer un diagnóstico definitivo de rabdomiosarcoma. Por lo general, se realiza después de una tomografía computarizada o resonancia magnética. El tipo más común de biopsia es la biopsia quirúrgica, en la que el médico corta dentro del tumor para extraer un pequeño trozo y luego llevarlo a analizar.
- Análisis sanguíneo completo y pruebas de química sanguínea. Pueden pedirse después del diagnóstico para determinar una línea de base y seguir el progreso y respuesta al tratamiento del cáncer.
- Ultrasonido. Se utiliza para ver los riñones y las estructuras circundantes, evaluar tumores de vejiga, próstata, testículos, tracto biliar (vía por la que la bilis fluye fuera del hígado), riñones y corazón.
- Gammagrafía ósea. Se utiliza para ver si el rabdomiosarcoma se ha propagado a los huesos.
- Aspiración de médula ósea y biopsia. Se puede hacer para ver si el rabdomiosarcoma se ha diseminado a la médula ósea.
- Tomografía por emisión de positrones. Se puede utilizar para ver la diferencia entre un tumor canceroso y un tumor benigno, y para buscar un rabdomiosarcoma que se ha diseminado a otras áreas del cuerpo.
TRATAMIENTO DEL RABDOMIOSARCOMA
Los planes de tratamiento están diseñados para satisfacer las necesidades únicas de cada niño con cáncer. El plan de tratamiento debe incluir un equipo multidisciplinario de especialistas en cáncer con experiencia en el tratamiento de niños con rabdomiosarcoma. Este equipo puede incluir un cirujano pediátrico, un radio-oncólogo pediátrico y un oncólogo pediatra.
Las decisiones de tratamiento para el rabdomiosarcoma se basan en la edad del niño, la etapa del cáncer, el tamaño del tumor y el tipo de tumor. Para la mayoría de los niños con rabdomiosarcoma, el tratamiento involucra tanto un tratamiento sistémico como local.
Todos los niños necesitan tratamiento sistémico con quimioterapia. La quimioterapia puede administrarse después de la cirugía para destruir las células cancerosas que quedaron y para reducir el riesgo de recurrencia de cáncer (quimioterapia adyuvante), o bien antes de la cirugía para reducir el tamaño de un tumor que no se puede eliminar por completo (quimioterapia neoadyuvante).
La terapia local se proporciona por cirugía o radiación, dependiendo de la ubicación del tumor. La radioterapia se puede administrar: después de la cirugía junto con la quimioterapia para tratar un tumor que no se puede quitar completamente, o después de la quimioterapia si la quimioterapia no afecta al tumor lo suficiente como para que pueda ser eliminado.
El seguimiento después del tratamiento es importante, especialmente en el primer año después del tratamiento.
Cirugía
La cirugía es un tratamiento importante utilizado para algunos niños con rabdomiosarcoma. La cirugía se utiliza para realizar una biopsia y hacer un diagnóstico definitivo, y/o para eliminar toda o la mayor cantidad de tumor posible. El tipo de cirugía que se realiza depende principalmente de la localización del rabdomiosarcoma, del tamaño del tumor y la zona de extensión, del nivel de la función que quedaría después de la cirugía y de la salud general del niño.
Generalmente, la cirugía consiste en una extirpación local amplia para eliminar el rabdomiosarcoma junto con un margen de tejido sano. Sin embargo, la preservación de la función es siempre importante. El rabdomiosarcoma responde muy bien a la quimioterapia y a la radioterapia, por lo que la cirugía para este tipo de cáncer a veces puede ser menos agresiva y extensa que la cirugía para otros sarcomas de tejidos blandos.
Los efectos secundarios de la cirugía dependen del tipo de procedimiento quirúrgico.
La resección quirúrgica se utiliza para extirpar el tumor y parte del tejido normal cercano. La cantidad de tejido sano eliminado depende de la localización y la etapa del rabdomiosarcoma. Por lo general, se retira un amplio margen de tejido normal, a veces de hasta 2 centímetros. La cantidad exacta que debe ser eliminada es difícil de definir. Cualquier tejido cercano a la zona de la biopsia se retira junto con el tumor.
El rabdomiosarcoma puede ocurrir en algunas zonas del cuerpo donde es difícil hacer la cirugía. Una biopsia puede ser el único procedimiento quirúrgico posible si el tumor está cerca de órganos vitales, vasos sanguíneos o nervios, o si una cirugía más extensa puede dar resultados estéticos deficientes o afectar a la función.
A veces es necesario hacer una segunda cirugía para eliminar todo el cáncer. Generalmente, se administra quimioterapia después de la primera cirugía para ayudar a controlar y reducir el tumor antes de la segunda cirugía.
La cirugía varía según la localización del tumor:
- Cabeza y cuello. Los tumores que están cerca de la piel, y no en el ojo o cerca de él, pueden ser eliminados mediante una escisión local amplia. Se pueden extirpar algunos ganglios linfáticos del mismo lado del cuello donde está el tumor. A continuación se administra quimioterapia, con o sin radioterapia. Para los tumores de cabeza y cuello que no se puede extirpar mediante cirugía, se hace una biopsia seguida de quimioterapia y radioterapia.
- Hueso alrededor del ojo. Para los tumores en los ojos o cerca de ellos, se hace una biopsia del tumor seguida de quimioterapia y radioterapia.
- Brazo o pierna (extremidades). Se puede hacer una amplia escisión local. Para los tumores en el brazo, pueden eliminarse los ganglios linfáticos cercanos y los ganglios linfáticos de la axila. Para los tumores en la pierna, se pueden eliminar los ganglios linfáticos cercanos y los ganglios linfáticos de la ingle. La amputación rara vez es necesaria, pero puede ser considerada para tumores muy extensos que no se pueden tratar adecuadamente con radiación y quimioterapia.
- Abdomen. Se puede practicar una amplia escisión local. Puede aplicarse primero quimioterapia y radioterapia para reducir el tumor antes de la cirugía.
- Área cerca de los testículos (región paratesticular). La cirugía se realiza para extirpar el testículo y el cordón espermático. Se eliminan los ganglios linfáticos retroperitoneales del mismo lado del cuerpo donde está el tumor. La cirugía es seguida de quimioterapia, con o sin terapia de radiación.
- Vejiga o próstata. Se puede practicar una amplia escisión local para los tumores de la vejiga. Para los rabdomiosarcomas de la próstata u otras partes de la vejiga, se puede administrar primero quimioterapia y radioterapia para reducir el tumor y que la cirugía sea lo más conservadora posible.
- Vagina o útero. Se hace una biopsia del rabdomiosarcoma seguida de quimioterapia. Estos tumores suelen responder bien a la quimioterapia. Después de la quimioterapia, se hace la cirugía para extirpar el tumor. La radioterapia se puede administrar después de la cirugía si aún queda tumor.
Dependiendo de la cantidad de tejido eliminado, puede ser necesario utilizar piel o tejido de otra parte del cuerpo para reemplazarlo (injerto). Esto se suele hacer al mismo tiempo que la cirugía para extirpar el cáncer.
La cirugía para el rabdomiosarcoma puede tener algunos efectos secundarios:
- Cicatrización. A menudo quedan cicatrices y se pierde tejido en el sitio de la cirugía.
- Dolor de garganta. Cuando los niños están bajo anestesia general durante la cirugía, se coloca un tubo en la tráquea para ayudarles a respirar; este tubo, a veces, puede causar dolor de garganta.
- Dolor. Puede producirse dolor alrededor del sitio donde se ha practicado la incisión debido a un traumatismo en el tejido. Se usan medicamentos para aliviar el dolor. Puede llevar tiempo para que el dolor desaparezca después de la cirugía, dependiendo del procedimiento, la forma en que el niño se cure y lo bien que tolere el dolor.
- Náuseas y vómitos. Pueden ocurrir debido a los efectos de la anestesia general utilizada durante la cirugía, y debido a que el intestino suele dejar de funcionar durante varios días después de la cirugía. Se dan medicamentos para prevenir y controlar las náuseas y los vómitos. Estos son efectos secundarios generalmente temporales y que suelen desaparecer unos días después de la cirugía.
 |
- Sangrado. Puede darse sangrado o hemorragia si un vaso sanguíneo no queda cerrado durante la cirugía o si el niño tiene un vtrastorno de la coagulación de la sangre. El personal de enfermería comprobará con frecuencia los vendajes y drenajes para ver si hay sangrado excesivo después de la cirugía. Si el sangrado se produce y es grave, el niño puede necesitar cirugía de nuevo para localizar el origen del sangrado y detenerlo. Es frecuente una pequeña cantidad de secreción con sangre después de la cirugía.
- Infección. Algunos niños desarrollan una infección de la herida después de la cirugía. Las infecciones pueden retrasar la curación. Las heridas infectadas pueden extenderse a través de la sangre a los órganos o tejidos cercanos o a áreas distantes del cuerpo. Esto no es un efecto secundario común, pero puede ocurrir después de cualquier tipo de cirugía. A veces se colocan tubos en la herida para drenar el exceso de líquido. Pueden usarse antibióticos para ayudar a prevenir o tratar una infección. Las infecciones de la herida son un efecto secundario temporal de la cirugía.
Quimioterapia para el rabdomiosarcoma
La quimioterapia es un tratamiento necesario para el rabdomiosarcoma. Todos los niños con rabdomiosarcoma reciben quimioterapia. La quimioterapia es el uso de medicamentos citotóxicos para tratar el cáncer. Se trata de una terapia sistémica que circula por todo el cuerpo y destruye las células cancerosas, incluyendo aquellas que pueden haberse desprendido del tumor primario.
La quimioterapia se puede utilizar: después de la cirugía para destruir las células cancerosas que quedan atrás y reducir el riesgo de recurrencia del rabdomiosarcoma (quimioterapia adyuvante), antes de la cirugía para reducir el tamaño de un tumor que no se puede eliminar por completo (quimioterapia neoadyuvante), y/o para
tratar el cáncer avanzado.
 |
Los fármacos, dosis y horarios varían de un niño a otro. El tipo y la intensidad de la quimioterapia depende del grupo de riesgo. Los medicamentos de quimioterapia más comunes utilizados para tratar el rabdomiosarcoma son: vincristina, dactinomicina, ciclofosfamida, ifosfamida,
etopósido, doxorrubicina e irinotecán.
Una combinación de medicamentos de quimioterapia es más eficaz que cualquiera de ellos por sí solo para el tratamiento del rabdomiosarcoma. Algunas combinaciones de quimioterapia comunes que se utilizan para el rabdomiosarcoma recurrente incluyen también el carboplatino y el topotecán.
La quimioterapia puede provocar efectos secundarios:
- Supresión de la médula ósea. Un trastorno en el que uno o más de los principales tipos de células de la sangre disminuyen. El bajo recuento de células sanguíneas se produce debido al efecto de la quimioterapia en la médula ósea, donde se producen las células sanguíneas. Los recuentos sanguíneos a menudo llegan a su nivel más bajo a los 7-14 días después de la quimioterapia. El médico controlará el recuento de células sanguíneas del niño con regularidad para determinar si necesita una transfusión de sangre. La supresión de la médula ósea es el efecto secundario más común y más grave de la quimioterapia. Cuando el recuento de células sanguíneas es bajo, la dosis de quimioterapia se suele ajustar o puede detenerse temporalmente la quimioterapia.
 |
- Problemas de la piel. Los problemas más comunes son erupciones cutáneas, enrojecimiento, picazón, descamación, sequedad de la piel y acné. La piel del niño puede estar roja, sensible o irritada durante y después del tratamiento. Estos problemas de la piel pueden ocurrir inmediatamente o días, semanas o meses después de la quimioterapia. Si el niño pasa por radioterapia antes de la quimioterapia, la piel tratada puede ponerse roja, con ampollas y descascada cuando se dan algunos tipos de medicamentos de quimioterapia. Esto se conoce como hipersensibilización a la radiación. Algunos medicamentos de quimioterapia pueden hacer que la piel se vuelva más sensible a la luz solar.
- Fatiga. La fatiga hace que el niño se sienta más cansado de lo habitual y puede interferir con las actividades diarias y el sueño. La fatiga es un efecto secundario común de la quimioterapia. El niño puede sentirse muy cansado, incluso después de dormir y descansar. La fatiga puede ser causada por anemia, fármacos específicos, falta de apetito o depresión. También puede estar relacionada con las sustancias tóxicas que se producen cuando las células cancerosas se rompen y mueren. La fatiga puede durar días, semanas o meses. Esta debilidad puede ser constante a lo largo de la terapia o puede aparecer y desaparecer. También puede mejorar a medida que pasa el tiempo o continuar mucho tiempo después de que los niños hayan terminado su tratamiento contra el cáncer, aunque a menudo mejora unas pocas semanas después de finalizar el tratamiento.
- Dolor en la boca y la garganta. La quimioterapia puede causar dolor en la boca o la garganta y puede irritar los tejidos de las encías o hacerlos sangrar. Esto es debido a que el tejido que recubre la boca y el tracto digestivo se compone de células que se dividen rápidamente. La quimioterapia daña estos tejidos porque se dirige a las células que se dividen rápidamente. Un dolor en la boca puede evitar que el niño coma y beba. También puede tener llagas dolorosas, úlceras e infecciones en la boca. El dolor en la boca se produce alrededor de una semana (5-14 días) después de iniciarse algunos tipos de quimioterapia, y es peor cuando se combinan con radiación en la zona de la cabeza y el cuello. A menudo mejora por sí sola unas semanas después de finalizar el tratamiento. Un enjuage minucioso y regular de la boca puede ayudar a prevenir el dolor y a reducir la infección. Se pueden necesitar medicamentos para el dolor o soluciones orales especiales para aliviar el dolor.
- Náuseas y vómitos. Los medicamentos de quimioterapia pueden hacer que el niño se sienta enfermo (náuseas). Algunos medicamentos pueden hacer que el niño vomite. Cada fármaco individual varía en sus efectos, pero las náuseas y los vómitos ocurren más cuando se dan combinaciones de medicamentos de quimioterapia. Algunos medicamentos no causan náuseas hasta que se han dado varias dosis. Las náuseas y los vómitos pueden ocurrir en las primeras horas después de administrar medicamentos de quimioterapia, y generalmente duran unas 24 horas, pero también pueden persistir durante unos días después del tratamiento. Algunos niños pueden tener náuseas anticipatorias después de tomar algunos tratamientos, e incluso antes de administrar el tratamiento debido a que esperan sentirse enfermos.
- Pérdida del apetito. Las náuseas y los vómitos, la fatiga o la acumulación de productos de desecho a partir de las células cancerosas muertas, pueden causar pérdida del apetito. Puede ocurrir días o semanas después de la quimioterapia. Algunos medicamentos de quimioterapia pueden causar cambios temporales en el gusto y el olfato, que pueden hacer los alimentos menos apetitosos. Algunos niños pueden perder el interés en los alimentos completamente y no comer, a pesar de que saben que lo necesitan. Esto puede conducir a pérdida de peso y desnutrición. Mantener una buena nutrición durante y después de la quimioterapia es importante para ayudar al niño a recuperarse del tratamiento.
- Diarrea. La diarrea se produce porque los medicamentos de quimioterapia a menudo afectan a las células que recubren el tracto gastrointestinal. Puede variar de leve (heces blandas frecuentes) a grave (grandes cantidades de heces líquidas). Muchos factores aumentan el riesgo de diarrea, incluyendo el tipo y la dosis del medicamento de quimioterapia usado. La diarrea es a menudo peor cuando se dan combinaciones de medicamentos. Se produce poco después de comenzar la quimioterapia y puede durar hasta 2 semanas después de terminar el tratamiento. La diarrea durante la quimioterapia también puede estar causada por algunos medicamentos contra las náuseas, por antibióticos o por infecciones intestinales. Después de que termina la quimioterapia y el sistema inmunológico del niño vuelve a la normalidad, el revestimiento del tracto digestivo sana y la diarrea se detiene.
- Estreñimiento. Algunos medicamentos, como la vincristina, retardan el movimiento de las heces por el intestino, provocando estreñimiento. Las heces pueden ser duras, secas y difíciles de pasar. Hay muchos factores que aumentan el riesgo de estreñimiento, incluyendo el tipo de medicamento de quimioterapia usado, medicamentos que se dan con la quimioterapia para aliviar las náuseas y los vómitos, y la disminución de la ingesta de líquidos. El estreñimiento ocurre generalmente unos 3-7 días después de administrar el medicamento de quimioterapia. Puede causar dolor, hinchazón, vómitos, obstrucción intestinal, hemorroides o fisuras en el ano.
 |
- Problemas en el sistema nervioso central. Pueden ser el resultado de la quimioterapia, especialmente de la vincristina. Estos efectos secundarios causan una amplia gama de síntomas relacionados con la parte específica del sistema nervioso central que se haya lesionado. La edad del niño y la etapa de desarrollo puede hacer que sea difícil para el equipo de salud reconocer y manejar estos problemas. La neuropatía periférica es una pérdida motora o de la sensibilidad en uno o más nervios. Puede ocurrir días o semanas después de la quimioterapia. Los síntomas pueden aparecer y desaparecer, y pueden durar muchos meses después de finalizada la quimioterapia. Los signos y síntomas de la neuropatía periférica pueden incluir: caídas frecuentes, torpeza, tropiezos, incapacidad para sostener cosas, dificultad para abrir botellas o botones, dificultad para subir o jugar con juguetes (especialmente los pequeños), hormigueo, entumecimiento y sensación de pinchazos en los dedos de manos o pies.
- Reacciones alérgicas. Las reacciones alérgicas no son un efecto secundario común de la quimioterapia, pero pueden ocurrir. Son más probables cuando los medicamentos se administran por vía intravenosa y pueden ocurrir inmediatamente o después de varias horas, siendo leves o graves. Aunque cualquier medicamento puede causar una reacción alérgica, algunos medicamentos de quimioterapia como el etopósido son más propensos a causar reacciones alérgicas. Una reacción alérgica puede incluir: una erupción (como urticaria), picazón, dificultad para respirar, hinchazón en parte del cuerpo, fiebre y escalofríos.
- Problemas en el sistema reproductivo. Algunos medicamentos de quimioterapia pueden afectar al sistema reproductor. Pueden provocar una disminución en la producción de esperma en los hombres y la menopausia precoz en las mujeres. Como efecto secundario de recibir ciertos medicamentos para quimioterapia, algunos niños pueden no ser capaces de tener hijos (ser infértiles) cuando sean adultos.
Radioterapia para el rabdomiosarcoma
La radioterapia se puede usar para tratar el rabdomiosarcoma que queda después de la cirugía, o bien
en lugar de la cirugía si el tumor no se puede quitar debido a su ubicación. La cantidad de radiación emitida durante el tratamiento, y cuándo y cómo se da, será diferente para cada niño.
El rabdomiosarcoma es a menudo tratado con radioterapia de haz externo. Una máquina dirige la radiación al tumor y a parte del tejido circundante. Se utiliza a menudo junto con la quimioterapia para tumores que no se pueden extirpar con cirugía. La cantidad de cáncer presente determinará el tamaño de la zona tratada. La radioterapia se administra al mismo tiempo que la quimioterapia. El momento exacto de la radiación depende de la localización del rabdomiosarcoma. La radiación se puede administrar antes de la quimioterapia en ciertas situaciones de emergencia.
Si el niño es muy pequeño, los médicos pueden usar un sedante para la preparación inicial, con el fin de mantener al niño quieto durante la planificación del campo de radiación.
La terapia de radiación daña las células cancerosas, pero las células sanas en el área de tratamiento también pueden ser dañadas. Los efectos secundarios son causados por el daño a las células sanas, a pesar de que se tomen medidas para protegerlas tanto como sea posible. Las diferentes células y tejidos en el cuerpo toleran la radiación de manera diferente. Las células más afectadas son las que se dividen rápidamente, como la piel y el cabello, las células que recubren el tracto digestivo y las células sanguíneas en la médula ósea.
Los efectos secundarios de la radioterapia pueden ocurrir en cualquier momento durante el tratamiento. Algunos pueden ocurrir inmediatamente o después de unos días o semanas después del tratamiento. La mayoría de los efectos secundarios desaparecen después de terminar la radioterapia. Sin embargo, algunos efectos secundarios pueden persistir porque se necesita tiempo para que las células sanas se recuperen de los efectos de la radioterapia. Los efectos secundarios tardíos pueden aparecer meses o años después de la radioterapia. Algunos efectos secundarios pueden durar mucho tiempo o ser permanentes.
Es importante informar de los efectos secundarios al equipo de atención médica porque muchos de ellos se pueden aliviar con medicamentos, con un cambio en la dieta o con otras medidas. A veces los tratamientos de radioterapia deben ajustarse si los efectos secundarios son graves.
Entre los efectos secundarios más frecuentes de la radioterapia para tratar el rabdomiosarcoma están:
- Reacciones cutáneas. Reacciones en la piel que ocurren porque la radiación de haz externo viaja a través de la piel para alcanzar el área que está siendo seleccionada para tratamiento. La piel en el área de tratamiento puede volverse roja, irritada (con picor), seca, escamosa, húmeda, descamada, sensible o dolorida. La mayoría de las reacciones de la piel se producen en las primeras dos semanas de tratamiento con radiación. Por lo general, desaparecen unas semanas después del tratamiento, pero a veces pueden convertirse en problemas a largo plazo. La piel en el área de tratamiento puede llegar a ser más delgada. Puede parecer más clara o más oscura, porque las células que producen el pigmento de la piel se ven afectadas. También puede verse lisa, firme y brillante, y roja o enrojecida porque los pequeños vasos sanguíneos se ensanchan.
- Fatiga. Es uno de los efectos secundarios generales más comunes de la terapia de radiación. Durante la radioterapia, el cuerpo del niño utiliza más energía para curarse a sí mismo, por lo que la fatiga no siempre se alivia con el descanso. Hacer viajes diarios para los tratamientos de radiación también puede ser agotador. La radioterapia en cualquier área del cuerpo puede hacer que el niño se sienta más cansado que de costumbre, pero es más común cuando se tratan zonas grandes del cuerpo. La anemia también es más probable que ocurra cuando el área de tratamiento incluye los huesos, donde se forman las células sanguíneas en la médula ósea, como los huesos de la pelvis. La fatiga usualmente ocurre durante la segunda semana de tratamiento con radiación o posterior. Los síntomas pueden aumentar o ser más graves en el transcurso del tratamiento. Suele desaparecer gradualmente después de terminar el tratamiento, pero algunos niños continúan sintiéndose cansados durante varias semanas o meses después de la radioterapia.
- Dolor de garganta. El dolor de garganta se debe a que la radiación afecta a las células de crecimiento rápido que recubren la garganta, haciendo que se inflame y duela. El dolor de garganta puede ocurrir si la radiación se da en el cuello o la parte superior del pecho. Los síntomas suelen aparecer con 2-3 semanas de terapia de radiación, y con frecuencia mejora algunas semanas después de finalizar el tratamiento.
- Cambios en el gusto. Las alteraciones en el gusto pueden ocurrir cuando la radioterapia en el cuello afecta a las glándulas salivales y las papilas gustativas de la lengua, afectando a la percepción del sabor y olor de los alimentos. Las papilas gustativas son muy sensibles a los efectos de la radiación y los síntomas ocurren pronto, a menudo durante la primera o la segunda semana de tratamiento. Los sabores salados y amargos son por lo general los más afectados. Algunos alimentos, como la carne, pueden comenzar a tener un sabor amargo o metálico. Hay muchas maneras de tratar los cambios en el gusto. El equipo de radioterapia o un dietista pueden sugerir maneras de resolver estos cambios en el gusto. El sabor vuelve a la normalidad 1-3 meses después de finalizar el tratamiento de radiación, pero a veces puede convertirse en un problema a largo plazo.
- Dificultad al tragar (disfagia) o dolor al tragar (odinofagia). Se produce cuando la garganta o el esófago se inflaman e irritan a causa de la radiación en la zona del cuello o el pecho. Por lo general comienza tras 2 semanas de tratamiento. La deglución difícil o dolorosa que causa problemas para comer debe ser comunicada al equipo de radioterapia. Los medicamentos como antiácidos pueden dar alivio al dolor causado por una inflamación del esófago. La ingestión se hará más fácil y menos dolorosa cuando el tratamiento haya terminado y la inflamación disminuya.
- Acidez. La acidez puede ocurrir cuando el revestimiento de la parte inferior del esófago se irrita a causa de la radioterapia en el cuello o el pecho. Los alimentos picantes y fritos, que causan gases, deben ser evitados. Se pueden necesitar antiácidos u otros medicamentos. El ardor de estómago a menudo desaparece después de terminar el tratamiento.
- Ronquera. La ronquera puede ocurrir cuando la laringe se irrita y se inflama (laringitis) debido a la terapia de radiación en el pecho o en el cuello. La ronquera generalmente comienza 2-3 semanas después del inicio de la radioterapia. La voz del niño vuelve a la normalidad después de terminar el tratamiento, y la inflamación disminuye.
- Náuseas y vómitos. Las náuseas y vómitos son más comunes si el abdomen superior (incluyendo el estómago) se trata con radioterapia. Los niños pueden tener náuseas aproximadamente 1-3 horas después de su tratamiento diario (tras 1-2 semanas de tratamiento). Deben ser comunicados al equipo de radioterapia. Los niños tienen diferentes formas de gestión de las náuseas y vómitos. Algunos niños toman algo de alimento antes del tratamiento, mientras que otros piensan que es mejor no comer. Algunos niños prefieren esperar un par de horas después del tratamiento antes de comer de nuevo. Otros niños se alivian comiendo algo inmediatamente después de su tratamiento. Las náuseas y vómitos también pueden ser controlados con medicamentos contra las náuseas. Estos efectos secundarios generalmente desaparecen después de finalizar el tratamiento.
- Diarrea. La radioterapia en el área del abdomen o la pelvis puede causar diarrea. La diarrea suele comenzar con 2-3 semanas de tratamiento de radioterapia. La diarrea suele desaparecer una vez que se haya completado la radioterapia. El equipo de radioterapia debe saber si el niño tiene diarrea, para administrar medicamentos si es necesario.
- Supresión de la médula ósea. Debido al efecto de la radiación en la médula ósea, las células de la sangre pueden estar bajas, provocando diversos síntomas según las células que sean más afectadas. Este efecto es más común si se aplica quimioterapia al mismo tiempo que la radioterapia, y si los huesos se encuentran en el área de tratamiento. Las células sanguíneas con frecuencia comienzan a recuperarse y subir por su cuenta, por lo general tras 2-4 semanas después del tratamiento. A veces el niño puede necesitar medicamentos o transfusiones de sangre para tratar problemas graves causados por niveles bajos de glóbulos.
- Problemas pulmonares. Los problemas pulmonares, incluyendo aumento de la tos y el moco en la garganta y en el pecho, pueden ocurrir cuando la tráquea y los bronquios se irritan por la radioterapia. Otros problemas pulmonares causados por la radioterapia en el pecho pueden ser la neumonitis por radiación, ya que los pulmones son muy sensibles a los efectos de la radiación y se inflaman incluso con dosis bajas de radiación. La neumonitis por radiación es más probable que ocurra si una gran área del pulmón o ambos pulmones son tratados con radiación. A veces se inicia durante el tratamiento de radiación, pero por lo general ocurre alrededor de 1-3 meses después de finalizar el tratamiento. Por lo general, dura 1-2 meses. Los síntomas de neumonitis incluyen dificultad para respirar o falta de aliento, tos seca, respiración acelerada y latidos rápidos del corazón. La fibrosis pulmonar es otro posible efecto, debida a que la inflamación del tejido pulmonar, con el tiempo, puede causar cicatrices o rigidez del tejido (fibrosis). Muchos niños no tienen ningún síntoma de fibrosis pulmonar, pero algunos pueden tener dificultad para respirar y son menos capaces de tolerar la actividad física. La fibrosis pulmonar puede ocurrir meses o años después de la radioterapia y puede llegar a ser un efecto secundario a largo plazo que empeora con el paso de los años.
- Problemas del corazón. La radioterapia en el pecho puede dañar el corazón y causar enfermedades del corazón si se da radioterapia en el área detrás del esternón. Los problemas del corazón no son muy comunes durante la terapia de radiación en el pecho, pero se pueden presentar. El riesgo y la gravedad de los problemas de corazón puede aumentar si la quimioterapia se administra al mismo tiempo que la radioterapia. La pericarditis (inflamación del saco que rodea el corazón) puede dar fiebre, dificultad para respirar y dolor en el pecho. La inflamación a largo plazo del pericardio puede conducir a un engrosamiento del pericardio, a un derrame de líquido dentro del pericardio (llamado derrame pericárdico) y a la formación de tejido cicatricial, que pueden impedir que el corazón bombee de manera eficiente. La enfermedad prematura de la arteria coronaria ocurre cuando las arterias que entran en el corazón se endurecen. Esto puede ocurrir si los vasos sanguíneos alrededor del corazón se cicatrizan y se hacen menos flexibles. La fibrosis miocárdica es la formación de tejido cicatricial en el músculo cardíaco, lo que puede reducir el flujo de sangre a través del corazón. También puede haber tejido cicatricial en las válvulas del corazón, lo que podría causar insuficiencia mitral, que es una enfermedad donde la válvula mitral del corazón no cierra bien y la sangre puede fluir de regreso al corazón. Por tanto, en caso de sentir falta de aire, hinchazón de los brazos o las piernas y dolor en el pecho, es necesario informar al equipo de radioterapia.
- Mielopatía medular. La mielopatía medular es el daño a la capa de mielina que cubre la médula espinal. Esto puede ocurrir si la médula espinal está en el campo de tratamiento cuando se administra radiación en el pecho. Puede ocurrir 2-6 meses después de la terapia de radiación. El síntoma más común es una sensación similar al shock eléctrico (signo de Lhermitte). La sensación comienza en el cuello o en la espalda, por lo general cuando el cuello se inclina hacia adelante, y se dispara a las piernas. Este efecto se llama mielopatía transitoria por radiación. Por lo general mejora sin tratamiento y no está asociada con ningún problema a largo plazo. La mielopatía de la médula espinal que ocurre meses o años después de la radioterapia se llama mielopatía tardía por radiación. Los síntomas incluyen debilidad o pérdida de la sensibilidad. La mielopatía tardía por radiación generalmente no mejora por sí sola y puede resultar en una parálisis gradual.
Seguimiento después del tratamiento para el rabdomiosarcoma
El rabdomiosarcoma se comporta de manera diferente en cada niño, y un programa de seguimiento estándar no funciona para todos. Los padres de niños con rabdomiosarcoma deben hablar con el médico acerca de un plan de seguimiento que se adapte a cada niño. El seguimiento a largo plazo es importante para los niños, ya que pueden tener una recurrencia o desarrollar efectos secundarios tardíos por el tratamiento.
La atención de seguimiento es a menudo compartida entre médicos y una variedad de profesionales de la salud que se centran en áreas específicas. Algunos centros tienen clínicas especializadas en el seguimiento de los sobrevivientes de cáncer infantil. Los profesionales sanitarios implicados en la atención de seguimiento incluyen audiólogos, patólogos del habla y el lenguaje, dentistas, oftalmólogos, enfermeras y psicólogos.
El seguimiento a veces puede implicar pruebas para comprobar el progreso del niño, la respuesta al tratamiento y los efectos a largo plazo del cáncer.
Después de terminado el tratamiento, debe informarse al médico de los signos y síntomas que no desaparezcan, como hinchazón o protuberancia, dolor o malestar, dificultad para respirar, y cojera u otra dificultad para usar las piernas, los pies, los brazos o las manos.
La posibilidad de rabdomiosarcoma recurrente es mayor en los 3 años posteriores al diagnóstico, por lo que el seguimiento es importante durante este tiempo.
Las visitas de seguimiento se programan: cada 3 meses durante al menos 3 años después del diagnóstico, cada 2-6 meses durante los primeros 2 a 3 años después de finalizar el tratamiento y posteriormente de forma anual.
Durante una visita de seguimiento, el médico generalmente hace preguntas acerca de los efectos secundarios del tratamiento y la forma en que el niño está evolucionando. El médico puede realizar un examen físico completo, incluyendo: examen del área donde se extirpó el tumor primario, escuchar los pulmones, examinar el abdomen, y comprobación de los ganglios linfáticos.
Se pueden ordenar pruebas como parte del seguimiento o si el médico sospecha que el cáncer ha vuelto a aparecer (ha recurrido): radiografía de tórax, tomografía computarizada del tórax, o una resonancia magnética del sitio original del tumor. Si durante el seguimiento se detecta que el rabdomiosarcoma ha regresado, el equipo de oncología evaluará al niño para determinar las mejores opciones de tratamiento.
Los niños deben ser controlados rutinariamente para observar los patrones de crecimiento, el desarrollo de la madurez sexual y la función de la vejiga. Si el niño recibió radioterapia en el ojo o la boca, es importante que le hagan exámenes regulares de los ojos, controles de función de la glándula pituitaria y exámenes dentales. Los niños con un tumor en el brazo o la pierna deben ser controlados porque el miembro afectado puede no crecer y puede haber diferencias en la longitud de las extremidades. Si se produce una disminución del crecimiento, el niño debe ser evaluado por un cirujano ortopédico.
PRONÓSTICO Y SUPERVIVENCIA DEL RABDOMIOSARCOMA
Los siguientes son factores que influyen en el pronóstico del rabdomiosarcoma:
- Extensión o etapa. Los tumores que no se han diseminado tienen un pronóstico favorable. El rabdomiosarcoma que se ha diseminado a los ganglios linfáticos o a otras áreas del cuerpo tiene un peor pronóstico.
- Tipo. Los rabdomiosarcomas alveolares tienden a ser más agresivos y tienen un peor pronóstico que los tumores embrionarios.
- Ubicación del tumor. Los tumores que se originan en el hueso alrededor del ojo (órbita), cabeza y cuello (excepto región parameníngea), los órganos genitourinarios (excepto la vejiga y la próstata) y el tracto biliar tienen un pronóstico más favorable. Los tumores que se originan en la vejiga, la próstata, el brazo o la pierna, la región parameníngea y cualquier otro sitio, tienen un pronóstico menos favorable.
- Edad. Los niños entre las edades de 1 y 9 años tienden a tener un mejor pronóstico que los niños mayores de 10 años de edad.
Supervivencia y esperanza de vida para el rabdomiosarcoma
La supervivencia observada para el rabdomiosarcoma en niños de 0-14 años de edad es del 70%. Esto significa que, en promedio, el 70% de los niños diagnosticados con rabdomiosarcoma estarán vivos 5 años después de su diagnóstico.