Contenidos
- Cancer sintomas .com
- Cáncer de piel
- Cáncer de tiroides
- Cáncer de colon
- Cáncer de mama
- Cáncer de garganta (laringe)
- Cáncer de estómago
- Cáncer de vagina (vaginal)
- Cáncer oral (de boca)
- Cáncer de próstata
- Cáncer de huesos (óseo)
- Cáncer de vulva (vulvar)
- Cáncer de pulmón
- Cáncer de útero
- Cáncer de vejiga
- Cáncer de hígado
- Cáncer de ano (anal)
- Cáncer de pene
- Leucemia (cáncer en la sangre)
- Tumor cerebral (cáncer de cerebro)
- Cáncer de páncreas
- Cáncer rectal
- Mieloma múltiple
- Cáncer de riñón
- Cáncer de vesícula biliar
- Cáncer de glándulas salivales
- Cáncer de cuello uterino (cervical)
- Cáncer de ovario
- Cáncer de ojo (ocular)
- Cáncer de esófago (esofágico)
- Cáncer de corazón
- Cáncer de testículo
- Linfoma (de Hodgkin y no)
- Retinoblastoma
- Tumor de Wilms
- Neuroblastoma
- Mesotelioma
- Rabdomiosarcoma
- Imágenes contra el cáncer
- Asociación Americana del Cáncer (Sociedad ACS)
Versão em português
También de interés
Publicidad
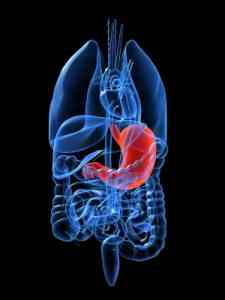
Síntomas de cáncer de estómago
Signos iniciales frecuentes de tumor estomacal, información sobre qué señales tiene el carcinoma avanzado y la neoplasia terminal en adultos y niños.
En sus primeras etapas, el cáncer de estómago es, a menudo, asintomático (no produce síntomas evidentes) o puede causar sólo síntomas inespecíficos (síntomas que no son específicos solo para el cáncer de estómago sino también para otros trastornos relacionados o no). Cuando se presentan síntomas, el cáncer suele haber alcanzado una etapa avanzada y existir metástasis (diseminación a otras partes, a veces lejanas, del cuerpo), que es una de las principales razones por la que su pronóstico es relativamente malo.
Los signos y síntomas del cáncer de estómago pueden ser los siguientes:
 |
- Indigestión o sensación de quemazón (pirosis).
- Pérdida de apetito, especialmente para la carne.
- Malestar o irritación abdominal.
- Dolor abdominal, que puede ser difuso o leve.
Etapa 2 (media)
- Astenia (debilidad y fatiga).
- Distensión del estómago, por lo general después de las comidas.
- Dolor abdominal en la parte superior del abdomen.
- Náuseas y vómitos ocasionales.
- Diarrea o estreñimiento.
- Pérdida de peso.
- Sangrado (vómitos de sangre o sangre en las heces), que aparecerán de color negro. Esto puede conducir a anemia.
- Disfagia (dificultad para tragar), que sugiere un tumor en el cardias o extensión del tumor gástrico en el esófago.
- Un bulto en el abdomen que se puede palpar.
- Acumulación de líquido en el abdomen (ascitis).
- Ictericia.
- Bulto en el ovario (tumor de Krukenberg).
- Pequeños tumores en el peritoneo que se pueden palpar durante un tacto rectal.
Otros signos y síntomas de cáncer de estómago más raros son:
- Protuberancia en el área del ombligo (también llamada nódulo de la hermana Mary Joseph).
- Ganglio linfático inflamado en la zona del cuello o la axila izquierda (también llamado nódulo de Virchow).
Tenga en cuenta que estos pueden ser síntomas de otros problemas, como un virus estomacal, úlcera gástrica o esprue tropical.
El estómago se puede dividir en tres partes: el fundus gástrico, el corpus y el antro. Está recubierto por mucosa gástrica (capa de tejido llena de pliegues). En la mucosa gástrica es donde aparecen la mayoría de los tumores. Sin embargo, una parte de los tumores en crecimiento penetran la pared del estómago y se pueden propagar a los ganglios linfáticos y bubones. Si se diagnostica a tiempo, las tasas de curación se acercan al 100%. En personas jóvenes, este tipo de cáncer está más relacionado con la predisposición genética, mientras que en las personas mayores pesan más los factores ambientales y también la presencia de una bacteria llamada Helycobacter Pylori.
La endoscopia es un examen de gran importancia para este tipo de cáncer, ya que ayuda en el diagnóstico precoz y puede determinar el tipo de lesión, haciendo posible elegir la mejor opción de tratamiento. Aunque los cánceres de estómago no son todos iguales, el tipo de tratamiento elegido es preferiblemente la cirugía.
El cáncer de estómago puede extenderse (hacer metástasis) en varias direcciones diferentes al mismo tiempo. Los sitios más comunes donde se extiende el cáncer de estómago son:
- Ganglios linfáticos: alrededor del estómago, el hígado y el bazo, por encima de la clavícula izquierda (nódulo de Virchow), bajo el brazo izquierdo (nódulo irlandés).
- Sitios distantes: el área alrededor del ombligo (nódulo de la hermana Mary Joseph), ovarios (tumor de Krukenberg), área de la pelvis alrededor del recto (estante de Blumer), cerebro, pulmones, hueso.
Cuidados básicos para la buena salud de estómago:
- Masticar bien los alimentos, ya que la digestión comienza en la boca.
- No comer alimentos en mal estado o demasiado salados.
- Dividir las comidas (comer cada 3 a 4 horas).
- No tomar antiácidos sin prescripción médica.
- Evitar fumar.
- Investigar las causas del dolor de estómago constante, especialmente después de las comidas. El dolor puede aparecer cuando uno se alimenta; sin embargo, esto sólo puede ser indicativo de alteraciones gástricas y no necesariamente de cáncer.
Tumores malignos del estómago
Los tumores malignos del estómago son crecimientos cancerosos que tienen el potencial de diseminarse (por metástasis) a otras partes del cuerpo.
El cáncer de estómago por lo general comienza en la mucosa de la pared estomacal. A medida que crece, invade más profundamente la pared del estómago y luego pasa a través de dicha pared. Cuando el tumor sólo afecta a la capa mucosa o submucosa, se conoce como cáncer de estómago precoz.
Adenocarcinoma de estómago
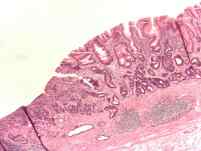 |
Hay varios tipos diferentes de adenocarcinomas:
- Adenocarcinoma de extensión superficial. Las células se propagan a lo largo de la mucosa del estómago, reemplazándola con láminas de células malignas. Este es el tipo más común de cáncer de estómago que se encuentra en los países asiáticos, especialmente en Japón.
- Carcinoma scirrhous (linitis plástica). Estos son tumores pobremente diferenciados. Se componen de células que producen moco e invaden el músculo de la pared del estómago. La pared del estómago se endurece, produciendo un tejido cicatricial parecido al cuero que evita que los músculos del estómago se muevan durante el proceso digestivo normal.
- Otros tipos raros: adenocarcinoma papilar, adenocarcinoma tubular, carcinoma mucinoso, carcinoma anillo de sello, adenocarcinoma hepatoide y carcinoma adenoescamoso.
Tumores de estómago raros
Los tumores raros de estómago incluyen:
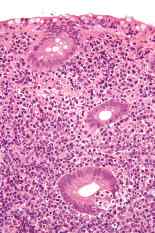 |
- Sarcomas de tejidos blandos: tumores del estroma gastrointestinal y sarcoma de Kaposi.
- Carcinoma de células parietales.
- Carcinoma gástrico oncocítico.
- Tumores de células germinales primordiales del estómago: coriocarcinoma, teratoma y
tumor del saco vitelino.
- Tumores neuroendocrinos gastrointestinales.
- Carcinoide gástrico.
Trastornos precancerosos del estómago
Los trastornos precancerosos del estómago tienen el potencial de convertirse en cáncer de estómago.
Adenoma gástrico
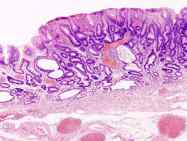 |
El adenoma gástrico casi siempre se encuentra en el antro del estómago y puede crecer como una zona ligeramente elevada en el revestimiento del estómago (adenomas gástricos sésiles) o hacia afuera con una cabeza y un tallo (adenomas gástricos pedunculados).
Generalmente son de entre 3 y 4 cm de tamaño. Los que tienen más probabilidades de convertirse en cancerosos son los de más de 2 cm, los que son de alto grado y los que crecen con proyecciones minúsculas similares a dedos (vellosidades).
Los siguientes factores de riesgo pueden aumentar las probabilidades de desarrollar un adenoma gástrico:
- La poliposis adenomatosa familiar. Un trastorno hereditario que provoca de cientos a miles de pólipos que se desarrollan en el revestimiento del colon y el recto ya durante la adolescencia.
- Gastritis atrófica crónica. El revestimiento del estómago se vuelve delgado (se atrofia) debido a la inflamación a largo plazo del estómago (gastritis).
Los adenomas gástricos pequeños no causan ningún signo o síntoma. Pero pueden aparecer síntomas si el adenoma gástrico se hace más grande, causando un bloqueo (obstrucción) en el estómago. Los síntomas pueden ser: una leve molestia abdominal superior, problemas digestivos, náuseas, vómitos, sensación de saciedad después de una comida leve (saciedad precoz), dificultad para tragar, sangrado y anemia.
Las pruebas para detectar un adenoma gástrico son: examen físico, ultrasonido, endoscopia digestiva alta y biopsia endoscópica.
Las opciones de tratamiento para el adenoma gástrico son:
- Extracción endoscópica del pólipo. Se utiliza para detectar pólipos individuales de 2 cm o más pequeños, y se hace durante una endoscopia digestiva alta.
- Gastrostomía. Se realiza mediante una incisión en el estómago y se puede utilizar en caso de grandes pólipos (más de 5 cm), para múltiples pólipos o si el pólipo es sésil.
- Gastrectomía parcial. Es la extirpación de una parte del estómago. Puede usarse para pólipos muy grandes (de más de 5 cm) si no se puede hacer una gastrostomía.
Displasia epitelial gástrica
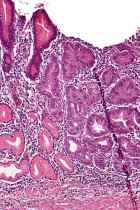 |
Hay dos tipos de displasia epitelial gástrica:
- Displasia de bajo grado. Las células anormales cambian y crecen lentamente. Tiene un bajo riesgo de producir cáncer y pueden cambiar de nuevo a la normalidad (retroceso).
- Displasia de alto grado. Las células anormales cambian y crecen muy rápidamente. Las células son muy anormales, de crecimiento rápido y agresivo. Tiene un alto riesgo de producir cáncer.
Los siguientes factores de riesgo aumentan la probabilidad de desarrollar displasia epitelial gástrica:
- Infección por la bacteria Helicobacter pylori (H. pylori).
- Gastritis atrófica crónica.
- Metaplasia intestinal. El revestimiento del estómago es reemplazado por tejido que normalmente se encuentra en el revestimiento de los intestinos delgado y grueso.
- Anemia perniciosa.
Cada uno de estos trastornos causa cambios en el revestimiento del estómago (mucosa), lo que puede conducir al desarrollo de células anormales y displasia.
La displasia epitelial gástrica no causa ningún signo o síntoma. Se encuentra a menudo durante las pruebas de estómago realizadas por otras razones de salud:
- Endoscopia digestiva alta.
- Biopsia de estómago. Una biopsia se hace generalmente en zonas sospechosas durante una endoscopia digestiva alta.
- Cromoendoscopia. Un tinte especial o pigmento se utiliza en el área sospechosa durante una endoscopia. Esto ayuda a identificar la extensión de la zona de la displasia epitelial gástrica.
- Ecografía endoscópica de estómago. Una sonda de ultrasonido se coloca en el estómago durante una endoscopia. Esto ayuda a identificar la extensión del área de displasia epitelial gástrica, incluyendo la profundidad de la displasia en la mucosa.
Las opciones de tratamiento para la displasia epitelial gástrica dependerán del tipo:
- Displasia de bajo grado: observación con una endoscopia digestiva alta y biopsia una vez al año, con la posiblidad de cirugía (no suele ser necesaria).
- Displasia de alto grado: resección endoscópica de la mucosa (eliminación de la zona durante la endoscopia) o resección gástrica (retirada de la zona afectada, junto con una sección de tejido sano).
Pólipos gástricos benignos
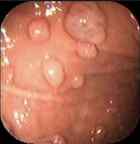 |
Los pólipos crecen en diferentes formas:
- Pólipos sésiles. Son anchos y planos. Crecen a lo largo de la superficie de la mucosa.
- Pólipos pedunculados. Crecen hacia fuera de la superficie de la mucosa y se parecen a una seta con una cabeza y un tallo.
Hay diferentes tipos de pólipos gástricos: hiperplásicos, de glándulas fúndicas, fibroides inflamatorios y xantomas.
Pólipos hiperplásicos de estómago
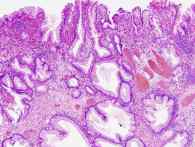 |
Los pólipos hiperplásicos son cambios en la mucosa gástrica normal donde crece demasiado tejido. Se desarrollan como reacción a las áreas de inflamación y al daño a la mucosa causados por: la infección con Helicobacter pylori, la anemia perniciosa, las úlceras gástricas, una cirugía previa del estómago y la enfermedad por reflujo gastroesofágico.
Pólipos de glándulas fúndicas
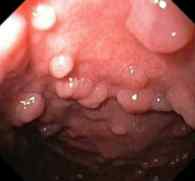 |
Estos pólipos del estómago son múltiples, pequeños (de menos de 1 cm) y sésiles. Se consideran benignos cuando se encuentran en personas sin poliposis adenomatosa familiar, ya que en estas personas pueden convertirse en malignos debido al gran número de pólipos.
El uso a largo plazo de medicamentos que reducen la cantidad de ácido producido en el estómago (antiácidos como los inhibidores de la bomba de protones) está siendo investigado como un posible factor de riesgo de pólipos de las glándulas fúndicas.
Pólipos fibroides inflamatorios de estómago
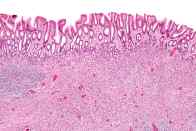 |
Algunos pólipos fibroides inflamatorios pueden desarrollar una úlcera.
Se encuentran en hombres y mujeres de todas las edades. Se localiza con más frecuencia en la parte inferior del estómago (antro), cerca del píloro. Pueden estar asociados con niveles bajos de ácido gástrico o incluso con su ausencia.
Xantoma de estómago
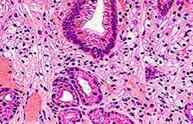 |
Pueden ser únicos o múltiples, y suelen ser muy pequeños (1-2 mm). A menudo se encuentran en las zonas del estómago con gastritis crónica, metaplasia intestinal y gastropatía con reflujo biliar (se produce cuando la bilis fluye desde el hígado hacia atrás, desde el intestino delgado al estómago, causando inflamación y dolor.
Síndromes de poliposis
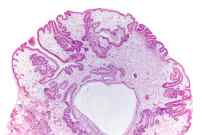 |
- El síndrome de Peutz-Jeghers. Este síndrome se asocia con pólipos compuestos por un crecimiento excesivo de células y tejidos (pólipos hamartomatosos).
- Poliposis juvenil. Se desarrollan un gran número de pólipos durante los primeros 20 años de vida. La poliposis juvenil aumenta el riesgo de desarrollar cáncer de colon y cáncer de estómago.
- Enfermedad de Cowden. En este síndrome se desarrollan tumores y quistes benignos en varios órganos del cuerpo, tales como la piel, los senos y el revestimiento de la mucosa del tracto gastrointestinal, incluyendo el estómago.
- Síndrome Cronkhite-Canada. Este es un trastorno extremadamente raro donde se producen pólipos en el estómago y en otras áreas del tracto gastrointestinal. También se produce pérdida del cabello, cambios en el color de la piel y adelgazamiento de las uñas.
Signos y síntomas de los pólipos de estómago
Los pólipos gástricos suelen causar signos y síntomas. La mayoría de los pequeños pólipos gástricos se encuentran accidentalmente durante una endoscopia digestiva alta que se realiza por otras razones. Los signos y síntomas pueden aparecer si el pólipo crece mucho: estómago vago o molestias abdominales, sangrado (puede aparecer como sangre en el vómito o sangre en las heces, y provocar anemia), obstrucción de la salida gástrica (un gran pólipo puede bloquear la apertura desde el estómago hasta el intestino delgado), problemas digestivos, pérdida de apetito, ardor de estómago (indigestión), sensación de saciedad después de una comida pequeña (saciedad precoz), dificultad para tragar, náuseas y vómitos.
Si hay síntomas pueden hacerse pruebas: ultrasonido, endoscopia digestiva alta y/o biopsia endoscópica.
Tratamiento de los pólipos gástricos benignos
 |
El tratamiento puede no ser necesario para los pólipos gástricos pequeños (menos de 1 cm) que no están causando ningún síntoma.
El tratamiento estándar para los pólipos gástricos es la cirugía. Los tipos de cirugía son:
- Extracción endoscópica del pólipo. Se utiliza para detectar pólipos individuales de 2 cm o menos. Se eliminan los pólipos durante una endoscopia digestiva alta.
- Gastrostomía. Se eliminan los pólipos mediante una incisión en la pared del estómago. Puede usarse para pólipos gástricos muy grandes (de más de 5 cm), múltiples pólipos o si el pólipo es sésil.
- Extirpación de una parte del estómago (gastrectomía parcial). Puede usarse cuando hay múltiples pólipos en el estómago.
Tumores benignos del estómago
Un tumor benigno del estómago es un crecimiento no canceroso que no se extiende a otras partes del cuerpo (no hace metástasis) y no suele ser mortal. Los tumores benignos del estómago son raros. La mayoría se encuentran durante una gastroscopia realizada por otras razones de salud.
Los tipos de tumores estomacales benignos son:
- Tumor del estroma gastrointestinal. Un tipo de sarcoma de tejidos blandos, generalmente benignos, aunque los tumores mayores de 5 cm son más propensos a ser malignos.
- Lipoma. Tumores raros que crecen en la submucosa del estómago, compuestos de células de grasa.
- Leiomioma.
- Tumores de los nervios periféricos: schwannoma, neurofibroma y tumores de células granulares.
- Páncreas ectópico (tejido pancreático heterotópico). Compuesto de células de tejido pancreático.
- Hemangioma.
- Linfangioma.
- Fibroma o fibromioma.
- Tumores quísticos: mucocele (se desarrolla a partir de glándulas mucosas bloqueadas en el estómago) y quistes de duplicación (se presentan al nacer y pueden aumentar de tamaño cuando las secreciones del estómago se quedan atrapadas dentro del quiste).
Los factores de riesgo para los tumores estomacales benignos no se conocen, ya que estos tumores son tan raros.
Signos y síntomas de los tumores de estómago benignos
Los síntomas de los tumores benignos de estómago pueden ser iguales que los de los tumores malignos de estómago. Los tumores pequeños pueden no causar ningún síntoma al principio. Los tumores más grandes pueden formar úlceras o crear un bloqueo (obstrucción) que podrían causar síntomas.
El tratamiento es cirugía, similar a la usada para los pólipos de estómago.
Factores de riesgo para el cáncer de estómago
Las tasas más altas de cáncer de estómago se dan en Japón. Otras áreas con altas tasas de cáncer de estómago son China, Asia oriental, Europa del Este y algunas partes de América del Sur. Las tasas más bajas de cáncer de estómago se encuentran en América del Norte (incluyendo Canadá), este y norte de África, y sur y sudeste de Asia.
El cáncer de estómago se diagnostica con mayor frecuencia en hombres que en mujeres, y el riesgo aumenta con la edad. La mayoría se encuentran en personas mayores de 50 años, y son muy raros en personas menores de 30 años.
Los siguientes factores son conocidos por aumentar el riesgo de desarrollar cáncer de estómago:
- Infección por Helicobacter pylori (H. pylori). Esta bacteria causa inflamación y úlceras en el estómago. Parece ser el factor de riesgo más importante para el desarrollo de cáncer de estómago. Sin embargo, no todas las personas con H. pylori desarrollarán un cáncer estomacal. La bacteria H. pylori puede actuar junto con otros factores, aumentando el riesgo. La edad en que una persona contrae la infección bacteriana también puede afectar el riesgo.
- Fumar. El riesgo aumenta con la cantidad de tabaco y de tiempo que una persona fuma.
Algunos estudios han demostrado que la exposición al humo de segunda mano aumenta el riesgo de cáncer de estómago.
- Antecedentes familiares de cáncer de estómago. Puede ser debido a trastornos hereditarios o a otros factores de riesgo que son compartidos entre los miembros de la familia (como la dieta, el tabaquismo y la infección con H. pylori).
 |
- Ciertos problemas estomacales: pólipos estomacales, gastritis atrófica crónica (cuando el revestimiento del estómago se inflama debido a una infección por H. pylori o a una respuesta autoinmune), displasia epitelial gástrica, metaplasia intestinal (cuando las células en el estómago son reemplazadas por células que normalmente recubren los intestinos), enfermedad de Menetrier (un trastorno poco común en el que las células de la membrana mucosa que recubre el estómago crece demasiado y crea grandes pliegues en el revestimiento del estómago) y anemia perniciosa (causada por la incapacidad para absorber la vitamina B12 del tracto gastrointestinal).
- Cirugía previa de estómago. Las personas a las que se les ha extirpado parte del estómago (gastrectomía parcial), a causa de las úlceras de estómago, tienen un mayor riesgo de desarrollar cáncer de estómago. Esto puede ser debido al reflujo de sales biliares y jugos pancreáticos en el resto del área del estómago, que causa inflamación. No está claro si el reflujo es a causa de una infección por H. pylori, por una disminución en la cantidad de ácido estomacal o por otra razón. El riesgo no parece aumentar después de la cirugía para las úlceras de duodeno (primera parte del intestino delgado que recibe los alimentos parcialmente digeridos en el estómago).
- Infección por el virus de Epstein-Barr (mononucleosis infecciosa). Puede aumentar el riesgo de desarrollar linfoma no Hodgkin de estómago, un tipo raro de cáncer de estómago. También puede aumentar el riesgo de desarrollar adenocarcinoma, el tipo más común de cáncer de estómago.
- Exposición a la radiación ionizante. Los japoneses expuestos a la radiación de las explosiones atómicas durante la Segunda Guerra Mundial se encuentran en un mayor riesgo de desarrollar cáncer de estómago, sobre todo si eran niños durante la explosión. Los estudios han demostrado que las personas expuestas a la radiación de los accidentes nucleares tienen un mayor riesgo de desarrollar cáncer de estómago. Algunos estudios han sugerido que la exposición a la radiación para el tratamiento del cáncer de tiroides o la radioterapia de haz externo para la enfermedad de Hodgkin puede aumentar el riesgo de cáncer de estómago. Sin embargo, esto depende de muchos factores. El beneficio del tratamiento de un cáncer a menudo es mucho mayor que el riesgo de desarrollar cáncer de estómago después.
- Trabajar en la industria del caucho. Las personas que trabajan en la fabricación y procesamiento de caucho tienen un mayor riesgo de desarrollar cáncer de estómago debido a la exposición a ciertas sustancias químicas que causan cáncer.
- Sangre del tipo A. Las personas con sangre tipo A tienen un mayor riesgo de desarrollar cáncer estomacal, aunque la razón de esta asociación no se conoce.
Los siguientes factores tienen alguna relación con el cáncer de estómago, pero no hay pruebas suficientes para afirmar que son factores de riesgo:
- Dieta baja en frutas y verduras. Algunos estudios sugieren que las dietas bajas en frutas y verduras aumentan el riesgo de cáncer de estómago. Otros estudios no han demostrado que su efecto no es tanto como se pensaba. Una dieta rica en frutas y verduras puede reducir el riesgo de cáncer de estómago, aunque se necesita investigar más sobre esto.
- La sal y los alimentos conservados en sal. Las personas con una dieta alta en sal y que consumen alimentos en salazón pueden tener un mayor riesgo de cáncer de estómago. Una dieta alta en determinadas conservas también puede influir. Muchos alimentos conservados tienen un alto contenido de sal.
- Carnes procesadas, curadas y ahumadas.
- Falta de refrigeración de los alimentos. Puede ser debido a una dieta alta en alimentos salados, en conserva, ahumados o procesados. La refrigeración permite que una amplia variedad de alimentos puedan ser almacenados frescos o congelados. Sin acceso a refrigeración, las dietas pueden ser más bajas en frutas y verduras, ya que no se guardan con la misma facilidad.
- Obesidad. Ser obeso puede aumentar el riesgo de desarrollar cáncer en el cardias, el área del estómago que es más cercana al esófago.
- Enfermedad por reflujo gastroesofágico. Es un factor de riesgo para el cáncer de esófago, y estudios recientes han sugerido que también puede aumentar el riesgo de cáncer en el cardias y en el área donde el estómago y el esófago se unen (unión gastroesofágica).
- Estatus socio-económico. Estar en un grupo socioeconómico más bajo puede aumentar el riesgo de cáncer de estómago. Puede ser debido a infección por H. pylori, una dieta baja en vegetales y frutas, tabaquismo y consumo elevado de alimentos procesados.
- Exposición al plomo en el trabajo.
Hay factores que no se sabe con certeza si tienen alguna influencia en un mayor riesgo de cáncer de estómago: falta de actividad física, consumo de carne a la brasa y asados, ají picante, polvos inorgánicos, alquitrán de hulla y brea de hulla, amianto y consumo de alcohol.
Aunque el consumo de café o té a veces se ha relacionado con el cáncer de estómago, los estudios realizados hasta ahora han demostrado que no existe relación alguna.
Cómo reducir el riesgo de contraer cáncer de estómago
Para evitar en lo posible el cáncer de estómago, hay varios consejos que puede seguir:
- No fumar y evitar el humo de segunda mano. Los grandes fumadores tienen un riesgo mayor de cáncer de estómago, sobre todo a largo plazo.
- Consumir frutas y verduras. Estos alimentos, junto con otros, dan a su cuerpo un equilibrio de vitaminas y minerales. La mejor manera de obtener las propiedades nutricionales y saludables de las frutas y verduras son los alimentos, no las píldoras de vitaminas. Coma frutas y verduras variadas. Las píldoras no pueden sustituir a una dieta saludable.
- Limitar la cantidad de sal y alimentos en conserva, procesados y ahumados.
- Mantenerse físicamente activo y con un peso corporal saludable. Las personas con sobrepeso u obesidad deben evitar subir de peso e intentar adelgazar con una dieta más saludable y haciendo más ejercicio.
- Seguir las instrucciones de seguridad en el trabajo.
- Hablar con su médico acerca del tratamiento contra la bacteria Helicobacter pylori.
Las personas con cáncer gástrico difuso hereditario corren un riesgo mucho mayor de desarrollar formas difusas de cáncer de estómago debido a una mutación del gen E-cadherina/CDH1. El cáncer asociado a esta enfermedad se desarrolla a una edad mucho más joven (menores de 40 años de edad) que otras formas de cáncer de estómago. Extirpar el estómago antes de que haya signos de cáncer (una gastrectomía profiláctica) puede ser una opción para las personas con cáncer gástrico difuso hereditario. Esta cirugía puede ser la mejor opción para algunas personas de muy alto riesgo.
Pronóstico, supervivencia y esperanza de vida para el cáncer de estómago
Los siguientes factores pueden afectar al pronóstico del cáncer de estómago:
- Etapa del cáncer de estómago. La etapa es el factor pronóstico más importante para el cáncer de estómago. Los indicadores de la etapa más importantes son la extensión del tumor y los ganglios linfáticos. Los tumores que no han crecido más allá de la pared del estómago tienen un mejor pronóstico que los tumores que han crecido a través de esa pared. El número de ganglios linfáticos a través de los cuales se ha diseminado el cáncer también afecta al pronóstico. Si el cáncer se ha diseminado a 4 o más ganglios linfáticos, el pronóstico es menos favorable que si no hay nódulos linfáticos involucrados. Si el cáncer se ha diseminado a 7 o más ganglios linfáticos, el pronóstico es aún menos favorable.
- Localización del tumor en el estómago. Los tumores que se encuentran en la parte inferior del estómago (estómago distal) tienen un pronóstico más favorable que los tumores que se encuentran en la parte superior del estómago (estómago proximal).
- Tipo de tumor de estómago. Los tumores de tipo intestinal tienen un mejor pronóstico que los tumores de tipo difuso.
- Células cancerosas en el lavado peritoneal. Si se encuentran células cancerosas en el lavado peritoneal tomado durante la cirugía, el pronóstico es menos favorable.
- Extirpación quirúrgica del tumor de estómago. Si el cáncer de estómago se puede eliminar por completo (resecado) durante la cirugía, el pronóstico es más favorable que si no se puede eliminar por completo.
- Edad de la persona con cáncer. Algunos estudios han sugerido que las personas mayores de 65 años tienen un peor pronóstico que las personas menores de 65 años.
La supervivencia relativa a 5 años para el cáncer de estómago más común (adenocarcinoma) es del 25%. Esto significa que, en promedio, las personas diagnosticadas con cáncer de estómago tienen un 25% de probabilidades de vivir 5 años (o más) después del diagnóstico respecto a las personas en la población general que no tienen cáncer. Sin embargo, la supervivencia varía con cada etapa del cáncer de estómago. Por etapas, la supervivencia a 5 años es la siguiente: etapa 0 (77-90%), etapa I (52-85%), etapa II (20-35%), etapa III (12-17%), etapa IV (2-5%). Generalmente, cuanto antes se diagnostique y se trate el cáncer de estómago, mejor será el resultado. Por desgracia, el cáncer de estómago no suele detectarse hasta que está en una etapa posterior o una fase avanzada, lo que puede hacer que sea algo más difícil de tratar. Los tumores que se encuentran en la parte inferior del estómago (estómago distal) tienen tasas de supervivencia superiores a los tumores que se encuentran en la parte superior del estómago (estómago proximal).
Tratamiento para el cáncer de estómago
Hay diferentes opciones para tratar el cáncer de estómago, que dependen de la etapa del cáncer, su localización y el estado de salud del paciente.
Cirugía
Se puede usar cirugía:
- Para extirpar completamente el tumor de estómago.
- Para extirpar parte de un tumor en el estómago antes de comenzar la quimioterapia o la radioterapia (tratamiento neoadyuvante).
- Después de otras terapias, tales como quimioterapia o terapia de radiación (terapia adyuvante).
- Para reconstruir el tracto gastrointestinal después de que el estómago ha sido eliminado.
- Para aliviar los síntomas del cáncer de estómago avanzado.
Quimioterapia
La quimioterapia se puede utilizar antes o después de la cirugía, a veces combinada con radioterapia, para reducir el riesgo de que el cáncer de estómago vuelva (recurrente).
Radioterapia
La radioterapia externa se usa después de la cirugía. Por lo general, se combina con la quimioterapia para reducir el riesgo de que el cáncer de estómago vuelva. También se utiliza para aliviar el dolor y controlar los síntomas del cáncer de estómago avanzado.
Terapia biológica
La terapia biológica puede ser utilizada para el cáncer de estómago localmente avanzado o metastásico.
Cirugía del cáncer de estómago
La cirugía para el cáncer de estómago es una operación difícil tanto en su realización como en su recuperación, por lo que la persona necesita estar lo más saludable posible. Para ello es necesaria una evaluación previa: pruebas de imagen para determinar la extensión y localización del tumor (radiografía de tórax, ecografía abdominal, tomografía computarizada y/o tomografía por emisión de positrones), pruebas de función cardíaca y pulmonar para asegurarse de que estos órganos están funcionando correctamente, un hemograma completo (las personas con cáncer de estómago pueden tener que ser tratadas por anemia debido al sangrado del tumor de estómago), pruebas de química sanguínea (para comprobar que no existen problemas con los riñones o el hígado), y una evaluación nutricional (para evaluar el peso y la ingesta de alimentos, ya que puede estar desnutrido al ser incapaz de comer o haber estado vomitando antes de ser diagnosticado, así como suplementos nutricionales, y una sonda de alimentación o alimentación intravenosa para aumentar de peso y mejorar su nutrición y salud).
Hay diferentes métodos quirúrgicos que se pueden llevar a cabo para tratar el cáncer de estómago.
Laparoscopia exploratoria
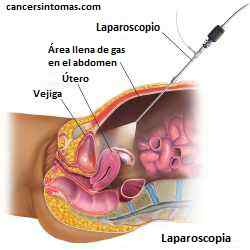 |
Gastrectomía
Una gastrectomía es la extirpación quirúrgica de todo o parte del estómago a través de una incisión en el abdomen. La persona está bajo anestesia general durante la cirugía. La gastrectomía es la cirugía más común para tratar el cáncer de estómago.
Hay diferentes tipos de gastrectomía. El tipo de gastrectomía dependerá de la localización del tumor en el estómago y de la etapa del cáncer.
Gastrectomía distal (Billroth II)
 |
- la parte inferior del estómago (el tumor junto con un margen de tejido sano que lo rodea);
- una parte o la totalidad del duodeno;
- los ganglios linfáticos en el área alrededor del estómago.
El tracto gastrointestinal se reconstruye a continuación de una de estas maneras:
- La parte restante del estómago se une a un bucle del yeyuno (gastroyeyunostomía).
- El conducto biliar se desplaza para que entre en la parte restante del duodeno, más abajo de donde el estómago y el yeyuno se adjuntan (procedimiento Roux-en-Y).
Gastrectomía total
 |
- todo el estómago;
- la parte inferior del esófago;
- la primera parte del duodeno;
- una parte o la totalidad de cualquiera de los órganos cercanos, como el páncreas, el bazo o el hígado, donde se haya extendido el tumor de estómago;
- los ganglios linfáticos en el área alrededor del estómago, cerca de la zona del tumor.
El tracto gastrointestinal es entonces reconstruido de alguna de estas formas:
- La parte restante del duodeno se separa del yeyuno, aunque todavía queda unida al conducto de la bilis del hígado y el conducto pancreático del páncreas.
- El yeyuno se conecta al extremo restante del esófago.
- El duodeno restante se conecta más abajo con el yeyuno desde donde el esófago y el yeyuno se adjuntan (procedimiento de Roux-en-Y). Esto permite que la bilis y los jugos pancreáticos puedan entrar en el sistema digestivo sin dañar al esófago restante.
Gastrectomía proximal
 |
- la parte superior del estómago (el tumor junto con un margen de tejido sano que lo rodea);
- la parte inferior del esófago, toda o en parte;
- los ganglios linfáticos en la zona alrededor del estómago.
El tracto gastrointestinal se reconstruye tirando de la parte restante del estómago hasta la parte superior restante del esófago (ascenso gástrico).
Disección de los ganglios linfáticos
Durante la cirugía, se eliminan los ganglios linfáticos más cercanos al estómago, en la zona cercana al tumor. Por lo general, se extirpan hasta 15 ganglios linfáticos para su análisis. Esto se conoce como disección de ganglios linfáticos D1.
La eliminación de los ganglios linfáticos lejos del estómago, incluyendo aquellos alrededor de los vasos sanguíneos en el área cercana al estómago, se llama disección de ganglios linfáticos D2. Esta es una operación más larga y complicada. Este tipo de disección D2 no suele hacerse en Europa y Norteamérica, porque no se ha demostrado que mejore la supervivencia. Sin embargo, se utiliza en Japón, donde el cáncer de estómago se diagnostica con más frecuencia.
Cirugía paliativa
 |
El tipo de cirugía paliativa dependerá de los síntomas, la localización del tumor en el estómago y la salud general de la persona, su nutrición y su estado funcional.
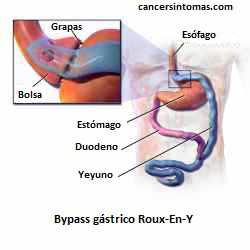
Cirugía de bypass gástrico
Puede hacerse para cambiar el flujo de alimentos o líquidos alrededor de un tumor de estómago que está bloqueando el estómago o el esófago. La parte del estómago que está por encima de la obstrucción se corta y luego se vuelve a conectar al intestino delgado. Esto permite que la comida se mueva a través del estómago y el intestino delgado.
La cirugía de bypass se puede hacer si una persona no puede tener una gastrectomía por problemas de salud o si la extirpación del tumor no mejoraría la calidad de vida de la persona.
Colocación de stent
 |
Colocación de un tubo de alimentación
Si la cirugía u otros métodos no pueden aliviar la obstrucción causada por un tumor en el estómago, se puede colocar una sonda de alimentación a través de una abertura quirúrgica en el abdomen. Un tubo de alimentación también se puede usar durante un corto periodo de tiempo después de la cirugía.
Una sonda de alimentación se utiliza para nutrir a la persona con líquidos y ayudarla a mantener su peso. El tubo también puede usarse para administrar medicamentos. La sonda de alimentación se puede colocar en el estómago o en el intestino delgado.
 |
La mayoría de los tubos de alimentación enteral se colocan en la cabecera de la cama, pero algunos se insertan quirúrgicamente durante la endoscopia o mediante técnicas radiológicas. Siempre que sea posible, el paciente debe ser consciente de por qué es necesaria esta forma de apoyo a la nutrición, cómo se le dará, por cuánto tiempo, y los riesgos potenciales involucrados.
Resección endoscópica de la mucosa
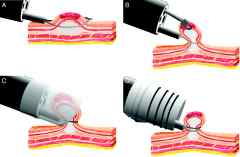 |
Aunque es principalmente una técnica empleada en el tratamiento del cáncer de estómago, también se utiliza para obtener los tejidos para el diagnóstico. Si el cáncer está presente, puede ayudar a determinar si el cáncer ha invadido los tejidos debajo de la mucosa del tracto digestivo.